SPONDILOARTRITE ASSIALE: SEMEIOTICA DELLE LESIONI ELEMENTARI IN RISONANZA MAGNETICA
AUTORI:
Marina Carotti 1, Luca Ceccarelli 2, Enrico Scarano3, Fausto Salaffi2
1Dipartimento di Radiologia, Ospedali Riuniti, Università Politecnica delle Marche,
2Clinica Reumatologica-Dipartimento di Scienze Cliniche e Molecolari – Università Politecnica delle Marche,
3Unità Operativa di Radiologia – Ospedale S. Carlo, Potenza
Introduzione
In corso di spondiloentesoartriti, come per le articolazioni sacro-iliache, anche per la valutazione dell’impegno del rachide, la risonanza magnetica gioca un ruolo fondamentale nella fase preradiologica. Essa rappresenta, infatti, l’unica tecnica di imaging in grado di visualizzare l’edema osseo intraspongioso/osteite nella sede di inserzione dei tendini, dei legamenti, delle strutture capsulo-legamentose e del disco intervertebrale. In accordo ai criteri ASAS/OMERACT, solo la spondilite anteriore/posteriore con coinvolgimento di almeno tre corpi vertebrali e non la spondilodiscite o l’artrite delle articolazioni interapofisarie o costovertebrali, risulta essere fortemente suggestiva di impegno del rachide in corso di sondiloentesoartrite. A tutt’oggi, infatti, non è ancora chiaro se ci può essere una sinovite delle articolazioni zigoapofisarie, costovertebrali e costotrasversarie, senza la concomitante presenza dell’osteite. Analogamente alle articolazioni sacro-iliache, anche nel rachide, il processo infiammatorio acuto si manifesta come aree di iperintensità di segnale nelle sequenze T2 pesate con soppressione del grasso e nelle sequenze T1 pesate con soppressione del grasso e mezzo di contrasto paramagnetico, in relazione ad “enhancement” contrastografico da ipervascolarizzazione. L’utilizzo del mezzo di contrasto paramagnetico appare particolarmente indicato nello studio delle fasi più precoci della malattia, sia per la valutazione del rachide che delle articolazioni sacro-iliache. Gli svantaggi sono legati alla maggiore invasività, ai costi, al maggiore tempo necessario per condurre l’esame e alla sua controindicazione in pazienti con insufficienza renale severa. A livello del rachide le sedi che posso essere coinvolte in corso di spondiloentesoartriti sono: i corpi vertebrali, i dischi intervertebrali, le articolazioni zigoapofisarie, costovertebrali e costotrasversarie e le sedi di inserzioni dei legamenti sovraspinosi, interspinosi e i legamenti gialli.
Definizione delle lesioni infiammatorie acute e croniche del rachide in risonanza magnetica
Nella Tabella 1 vengono riassunte le principali definizioni delle lesioni infiammatorie acute del rachide in corso di spondiloentesoartriti in risonanza magnetica. Fra le lesioni strutturali croniche, il gruppo ASAS/OMERACT, ha identificato nell’infiltrazione di tessuto adiposo intraspongioso a livello degli angoli vertebrali, la lesione elementare più specifica e rappresentativa (alto rapporto di verosimiglianza o likelihood ratio) del coinvolgimento assiale in corso di spondiloentesoartriti, specialmente se presente a più livelli, in particolare nei pazienti più giovani. L’infiltrazione di tessuto adiposo intraspongioso rappresenta la conseguenza del processo infiammatorio acuto, a cui fa seguito l’osteosclerosi. Le altre lesioni rappresentative del danno strutturale sono le erosioni, la neoproduzione ossea, con formazione di ponti ossei, fino ad arrivare all’anchilosi della colonna vertebrale (Tabella 2). Nella Tabella 3 vengono riassunte, in chiave interpretativa, le alterazioni di segnale riscontrate nelle diverse sequenze alla risonanza magnetica. Nella Figura 1 vengono rappresentati i diversi stadi di coinvolgimento del rachide in corso di spondiloentesoartriti meglio evidenziabili con risonanza magnetica o con tomografia computerizzata.
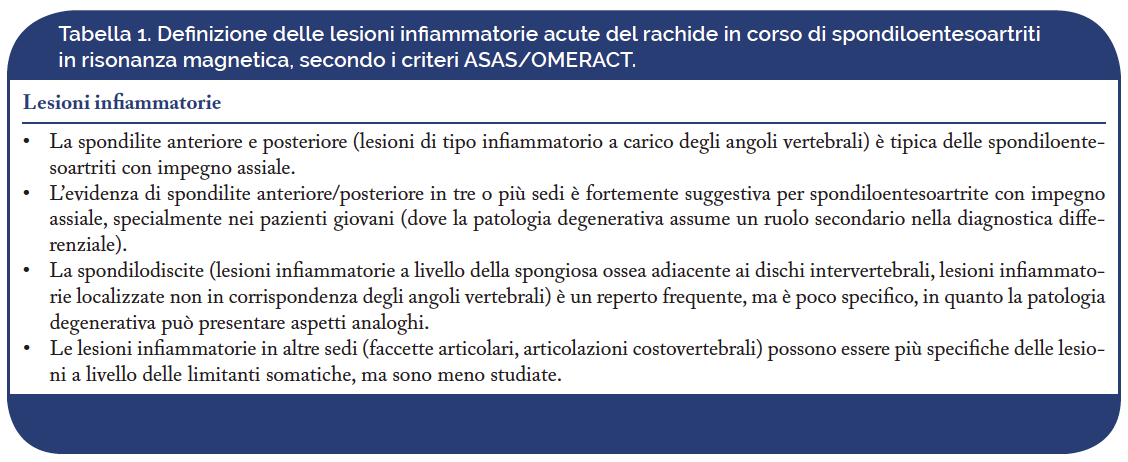


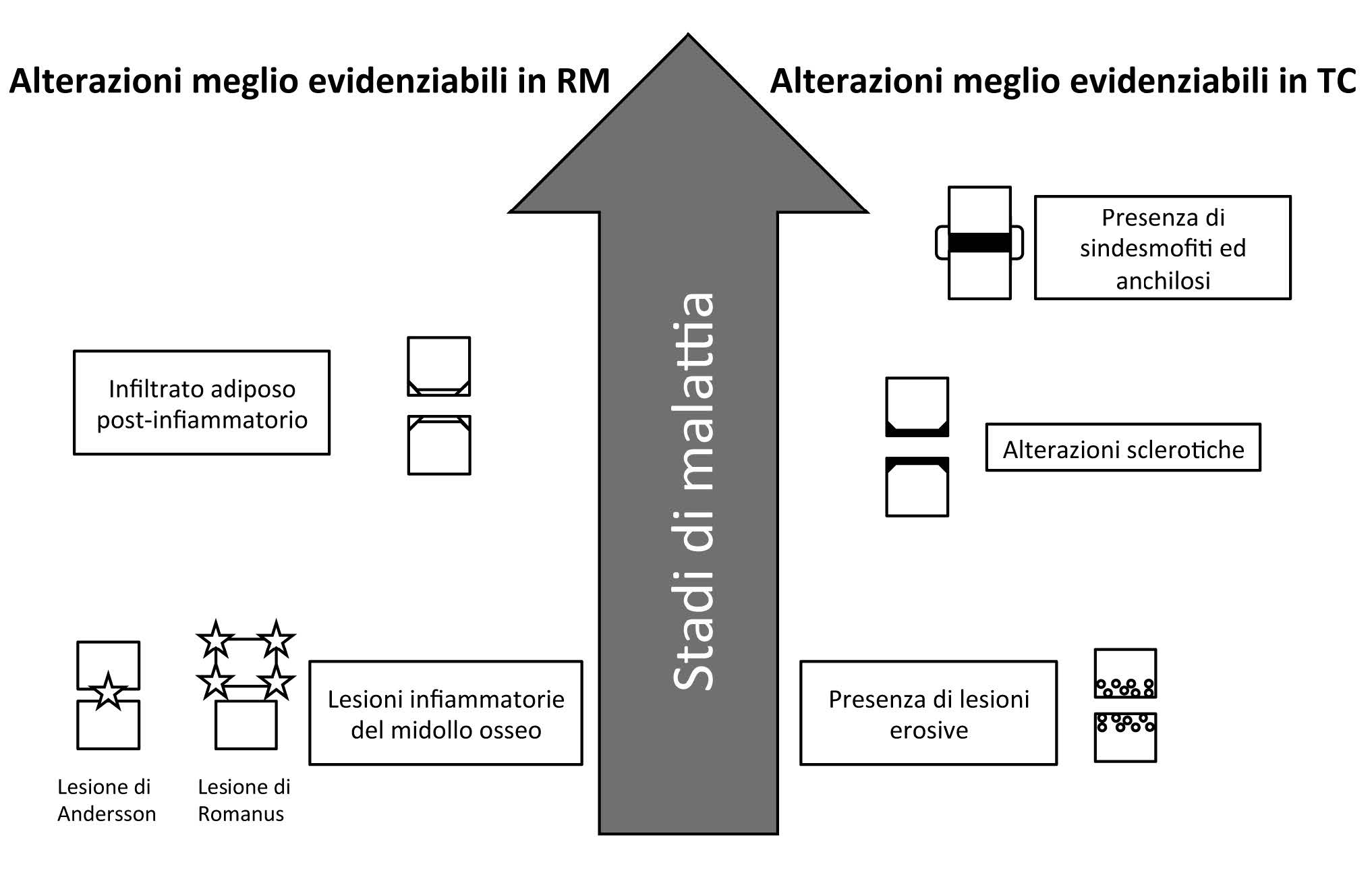
Figura 1. Le lesioni tipiche della flogosi acuta a livello del rachide (quali l’edema osseo intraspongioso) sono evidenziabili alla risonanza magnetica, mentre le lesioni croniche (come le erosioni, la sclerosi e i sindesmofiti) sono meglio evidenziabili alla tomografia computerizzata. Analoghe osservazioni valgono per l’interessamento delle articolazioni sacro-iliache (modificata da: Lacout A, Rousselin B, Pelage JP. CT and MRI of spine and sacroiliac involvement in spondyloarthropathy. Am J Roentgenol. 2008;191(4):1016-23).
Sedi tipiche di infiammazioni acuta e cronica a livello del rachide in corso di axial-spa
Nelle spondiloentesoartriti, tipicamente sono coinvolti i corpi vertebrali, in corrispondenza degli spigoli somatici anteriori (lesione di Romanus) e posteriori (spondilite posteriore), nella sede di inserzione dell’anulus fibroso, a livello della spongiosa adiacente ai dischi intervertebrali alterati, in relazione a spondilodiscite (lesione di Andersson) e delle masse laterali e posteriori del rachide.
Caratteristico delle spondiloentesoartriti è, infatti, anche il coinvolgimento infiammatorio delle articolazioni zigoapofisarie, costovertebrali, sternocostali e manubriosternali. Frequente, inoltre, è l’interessamento flogistico delle entesi dei legamenti sovraspinosi, interspinosi e dei legamenti gialli (Tabella 4).
Spondilite (coinvolgimento dei corpi vertebrali)
L’interessamento dell’unità disco-vertebrale in corso di spondiloentesoartriti presenta diversi aspetti alla risonanza magnetica in rapporto alle fasi di malattia. La piu’ tipica è rappresentata dalla lesione di Romanus (Figure 2 e 3).
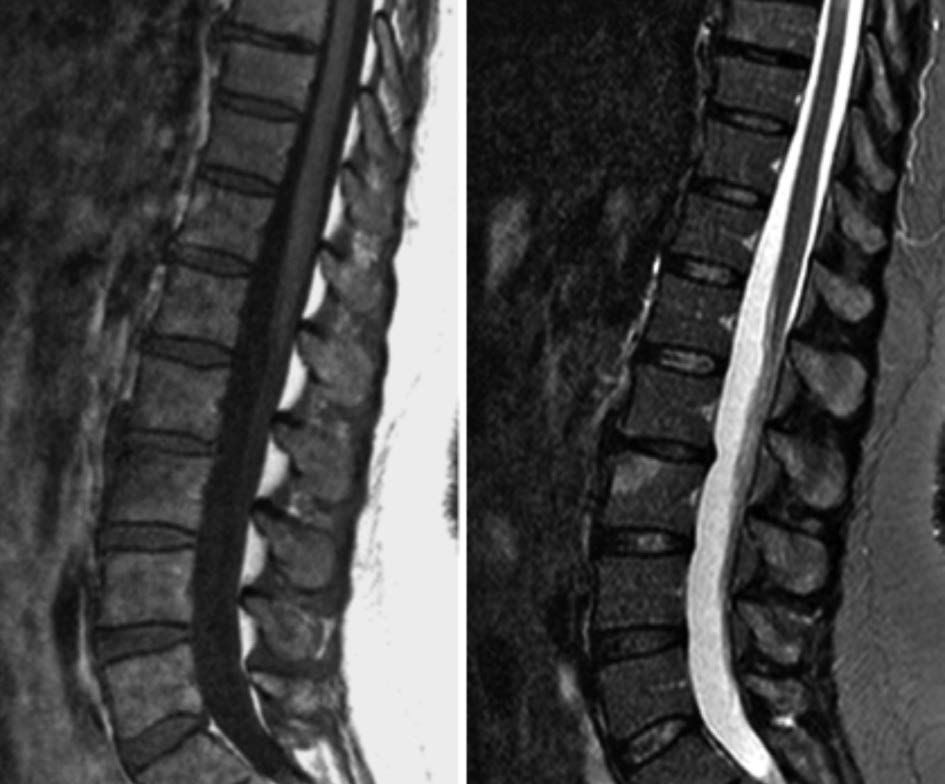
Figura 2. Lesione di Romanus – Le sequenze T1 pesata (a) e STIR in sezione sagittale mostrano un’area di edema osseo a livello dello spigolo somatico antero-superiore di L3 (lesione di Romanus), con tipiche caratteristiche di segnale (bassa intensità di segnale in T1 e iperintensità di segnale in STIR), in relazione a flogosi attiva in fase precoce.
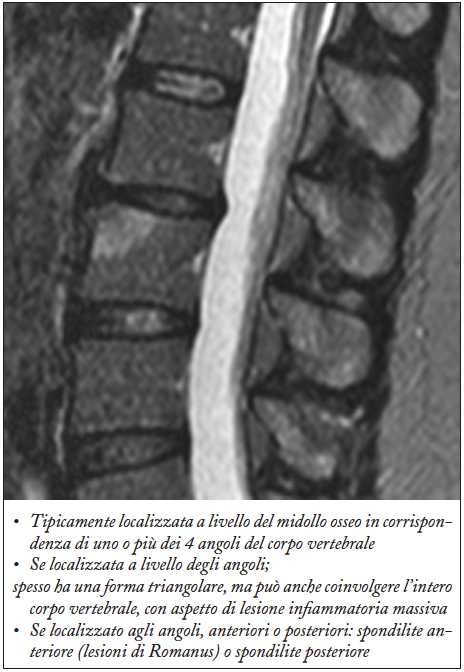
Figura 3. Lesione di Romanus (particolare)
L’edema osseo in corso di spondiloentesoartrite ha, spesso, una distribuzione a livello degli spigoli somatici, coinvolgendo più livelli, non necessariamente contrapposti, in assenza di patologia degenerativa discale. L’edema osseo può interessare in maniera diffusa la spongiosa ossea al di là delle limitanti disco somatiche, in questo caso può essere associato ad edema-infiammazione del disco; è utile la somministrazione del mezzo di contrasto per evidenziare un’eventuale spondilodiscite (lesione di Andersson). L’eventuale presenza di alterazioni strutturali come la sostituzione adiposa ha una distribuzione simile all’edema osseo (spigoli somatici), a volte ad esso sovrapposto e va ricercata nelle sequenze T1 (Figura 4-a).
In corso di osteocondrite vertebrale (lesione di Modic), l’edema osseo è, invece, transitorio ed ha una distribuzione diffusa, al di là delle limitanti disco-somatiche, spesso in associazione con degenerazione discale. Sono, inoltre, presenti alterazioni spondiloartrosiche associate (ridotta ampiezza dello spazio intersomatico, spondilofitosi, artrosi interapofisaria). Spesso, sono rinvenibili alterazioni degenerative spondilodiscoartrosiche a più livelli (soprattutto gli ultimi 3 livelli lombari) con presenza di sostituzione adiposa (MODIC tipo 2) a distribuzione diffusa (Figura 4-b).
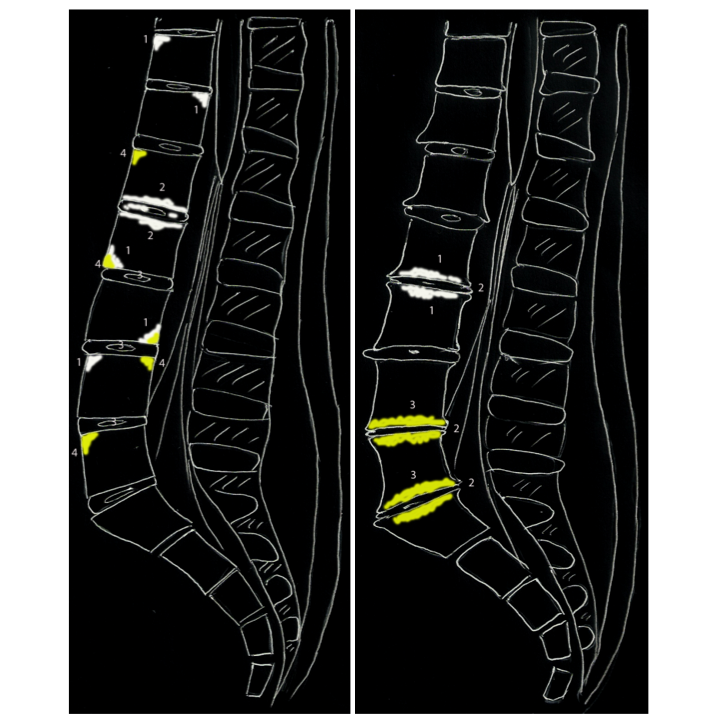
Figura 4. Diagnosi differenziale tra edema osseo infiammatorio e alterazione di Modic.
Spondilodiscite (coinvolgimento del disco intervertebrale)
Con il termine di spondiloscite si intende un’alterazione “erosiva” della giunzione disco vertebrale che è un’unità composta dal disco intervertebrale e da metà del corpo vertebrale sovra- e sottostante. La spondilodiscite si osserva nell’8%-14% dei casi di spondilite anchilosante, spesso è asintomatica e pertanto la sua frequenza può essere sottostimata; si riscontra con maggior frequenza nei soggetti con malattia di lunga durata ed interessa prevalentemente il tratto lombare o quello toracico inferiore. I foci erosivi a carico della giunzione disco-vertebrale possono essere localizzati anteriormente agli spigoli vertebrali (spondilite anteriore di Romanus), oppure coinvolgere l’intera articolazione (lesione di Andersson). L’esame radiologico convenzionale mostra, negli stadi avanzati della malattia, irregolarità delle limitanti somatiche dei corpi vertebrali adiacenti al disco intervertebrale coinvolto, con aspetti erosivi, circondati da sclerosi.
La risonanza magnetica consente di evidenziare tale lesione, già nelle fasi precoci della malattia e tipicamente si manifesta come aree di iperintensità di segnale a livello del disco intervertrebrale e dell’osso spongioso dei corpi vertebrali adiacenti nelle sequenze T2 pesate o T1 pesate, con somministrazione di mezzo di contrasto (Figura 5-6).
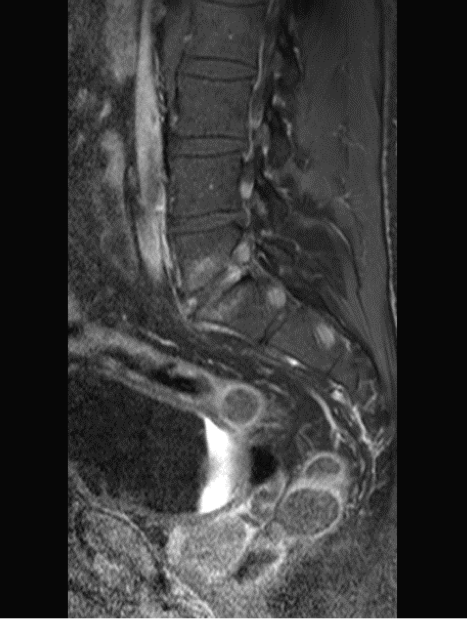
Figura 5. La sequenza T1 fat sat dopo mdc in sezione sagittale mostra iperintensità di segnale, in relazione ad enhancement contrastografico del disco intersomatico L5-S1 e dell’osso spongioso adiacente al disco intervertebrale da spondilodiscite infiammatoria o lesione di Andersson.
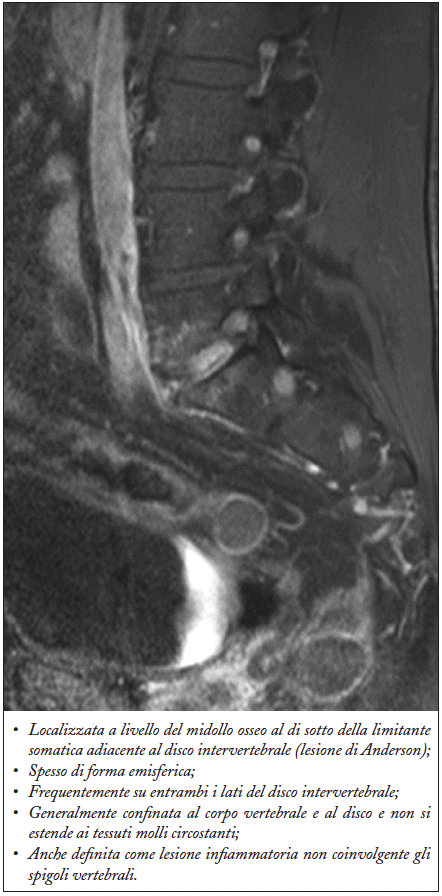
Figura 6. Spondilodiscite infiammatoria o lesione di Andersson
La distruzione dell’intera articolazione disco-vertebrale, o di due corpi vertebrali contigui, è appannaggio esclusivo delle forme di spondilite anchilosante in stato di anchilosi avanzata. Molti pazienti riferiscono un precedente traumatico e le radiografie convenzionali, eseguite contestualmente al trauma, possono evidenziare una frattura delle articolazioni apofisarie anchilosate, dei processi articolari contigui o, meno frequentemente, delle lamine o dei processi spinosi. Il rachide, negli stadi avanzati della spondilite anchilosante è predisposto alle fratture per la rigidità causata dall’anchilosi; tale vulnerabilità è aggravata dall’osteoporosi vertebrale concomitante.
Secondo recenti ipotesi patogenetiche la lesione di Andersson potrebbe essere conseguente a: un processo infiammatorio a livello del disco intervertebrale in un tratto di rachide non rigido (a), un processo fratturativo attraverso il disco intervertebrale (b) o il corpo vertebrale (c), con esito in spondilodiscite, con (e) o senza (d) deformità in cifosi della colonna vertebrale (Figura 7).
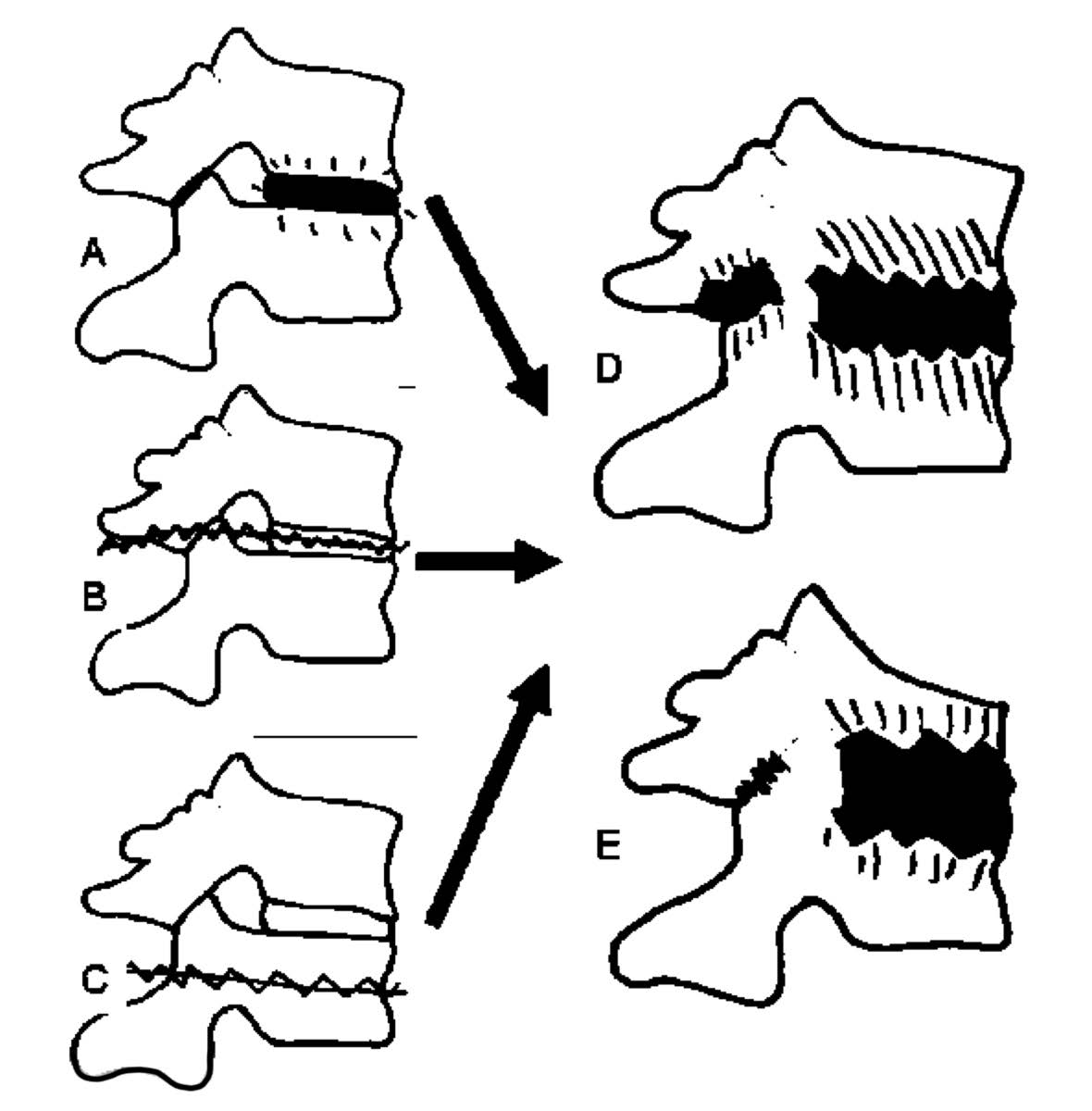
Figura 7. Rappresentazione schematica dello sviluppo della lesione disco-vertebrale (lesione di Andersson)
Caratteristico delle spondiloentesoartriti è anche il coinvolgimento infiammatorio delle articolazioni zigoapofisarie e costovertebrali. Frequente, inoltre, è l’interessamento flogistico delle entesi dei legamenti sovraspinosi, interspinosi e dei legamenti gialli (Tabella 4).
Artrite delle articolazioni zigoapofisarie (artrite delle faccette articolari)
Tutte le articolazioni zigoapofisarie comprese tra C2 e S1 possono essere coinvolte dal processo infiammatorio (Figure 8 e 9).
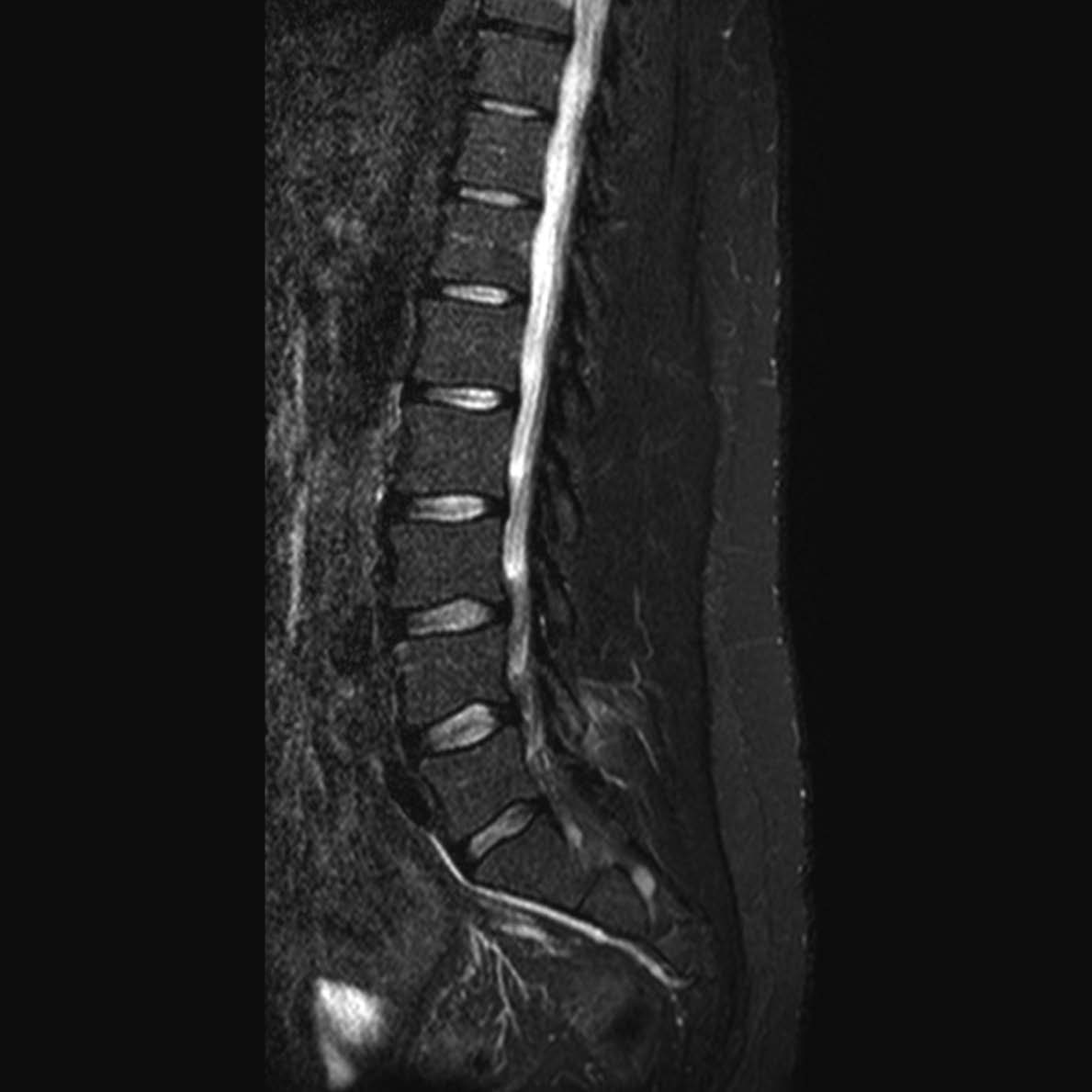
Figura 8. La sequenza STIR in sezione sagittale del rachide lombare mostra edema e distensione dell’articolazione interapofisaria laterale sinistra L4-L5 con estensione dell’infiammazione alle parti molli circostanti
Figura 9. Artrite delle articolazioni zigoapofisarie (artrite delle faccette articolari)
Artrite delle articolazioni costovertebrali
Analogamente alle articolazioni zigoapofisarie, il processo infiammatorio può interessare le articolazioni costovertebrali da T1 a T12 (Figure 10 e 11).
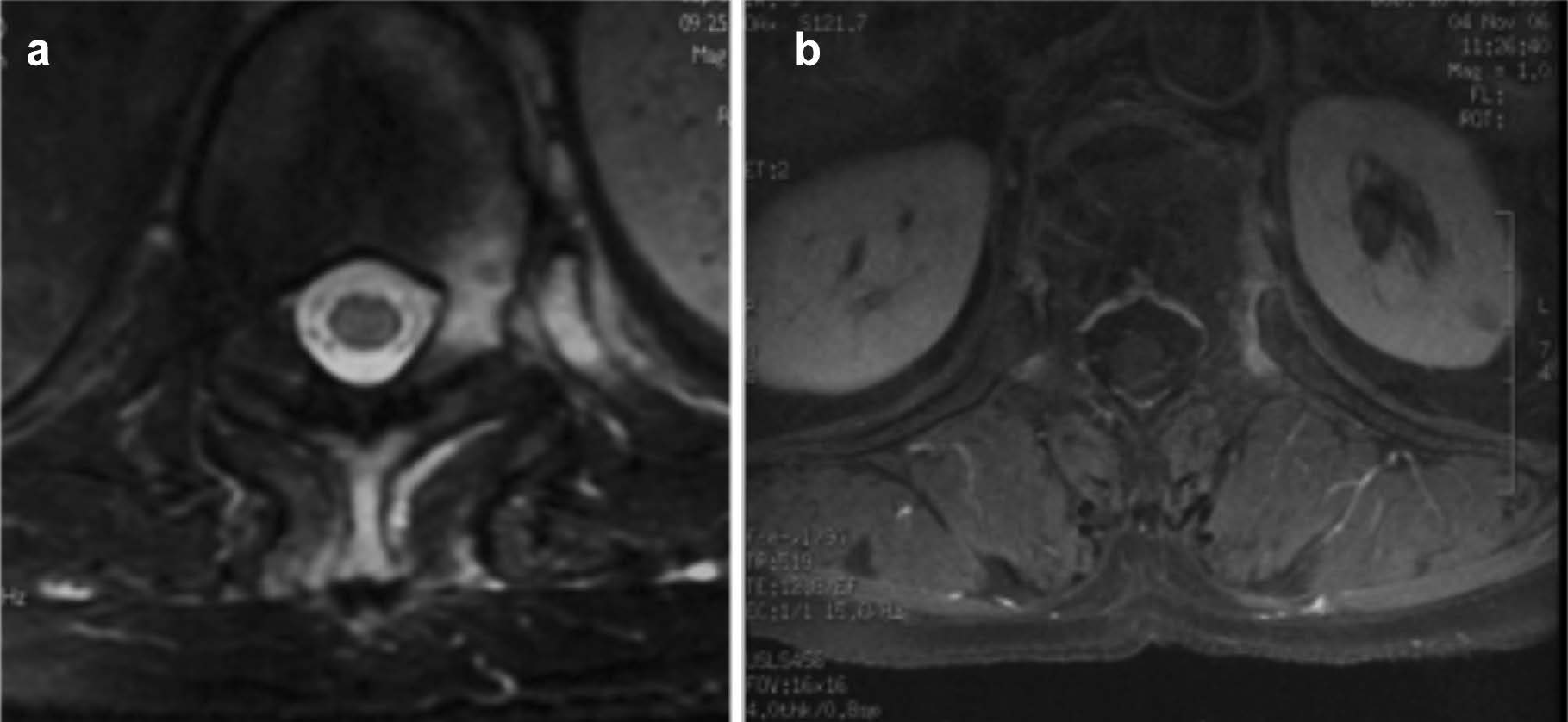
Figura 10. La sequenza STIR in sezione assiale (a) mostra edema osseo della testa della costa e della spongiosa del soma vertebrale corrispondente, in relazione a flogosi. Si associa edema osseo anche del processo spinoso e delle parti molli circostanti. La sequenza T1 fat sat dopo mdc in sezione assiale (b) mostra impregnazione contrastografica in sede intrarticolare e a livello della capsula articolare costo-vertebrale, in relazione a sinovite e capsulite.
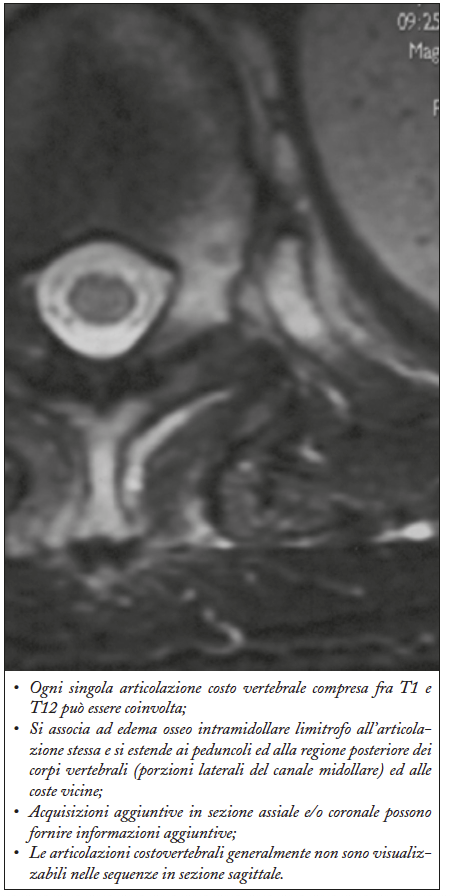
Figura 11. Artrite delle articolazioni zigoapofisarie (artrite delle faccette articolari)
Entesite dei legamenti spinali
Lungo tutta la colonna vertebrale sono presenti 3 gruppi di legamenti, tutti contribuenti alla stabilità statica della colonna. Molti di tali legamenti hanno entesi fibrocartilaginee (Figure 12, 13 e 14):
- Legamento longitudinale anteriore (anterior longitudinal ligament). Il legamento longitudinale anteriore ha uno spessore maggiore centralmente.
- Legamento longitudinale posteriore (posterior longitudinal ligament). Il legamento longitudinale posteriore ha uno spessore maggiore sui corpi e minore a livello dei dischi.
- Capsule/legamenti delle faccette articolari
Le lesioni croniche più rappresentative del danno strutturale sono: la deposizione di tessuto adiposo, le erosioni, la neoproduzione ossea, con formazione di ponti ossei e l’anchilosi della colonna vertebrale (Tabella 5).
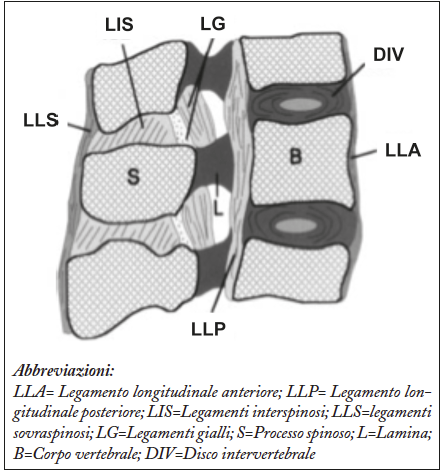
Figura 12. Legamenti spinali della colonna vertebrale
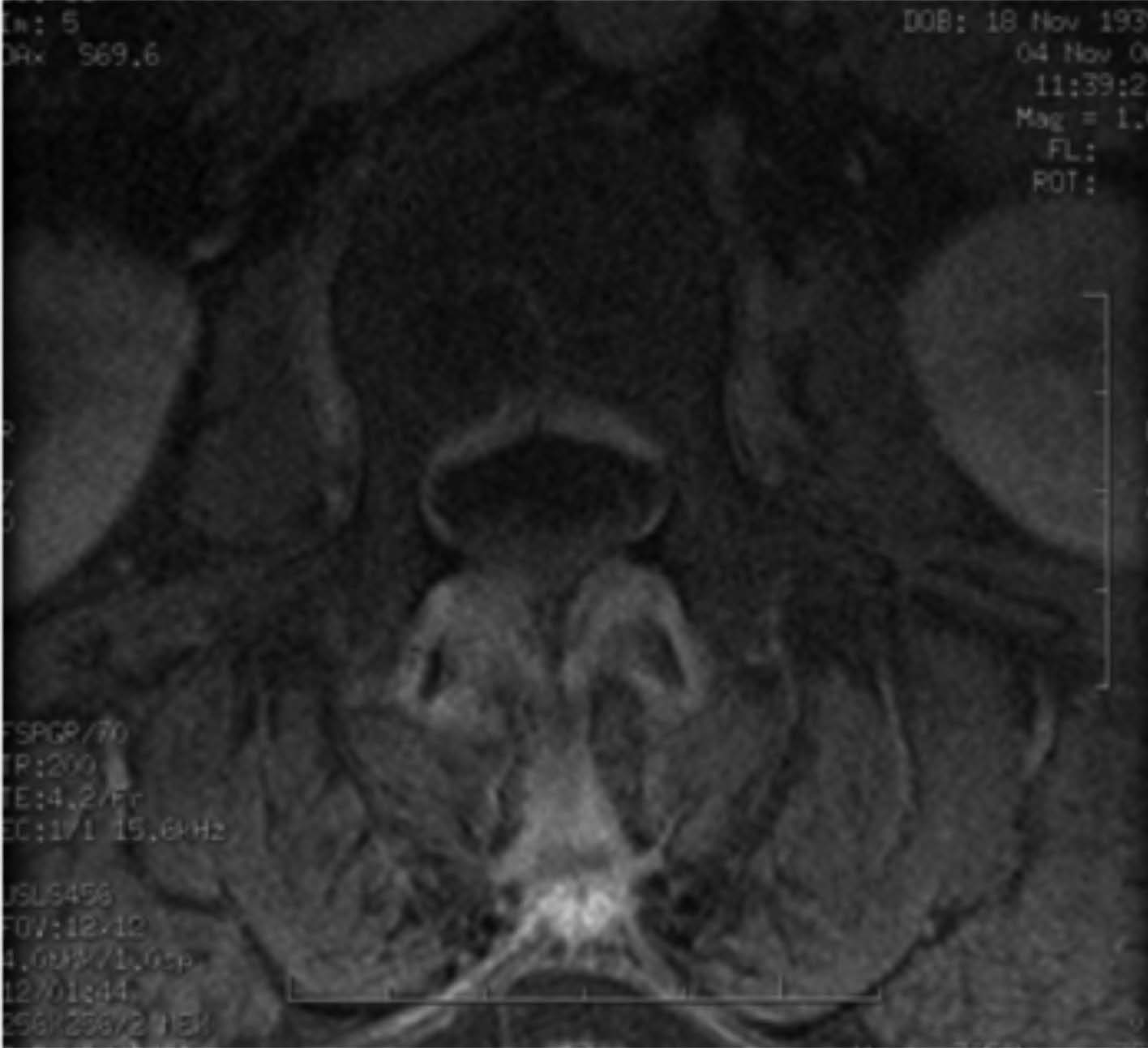
Figura 13. La sequenza T1 fat sat dopo mdc in sezione assiale mostra evidente impregnazione constrastografica a livello dei legamenti interspinosi e sovraspinosi, in relazione ad entesite
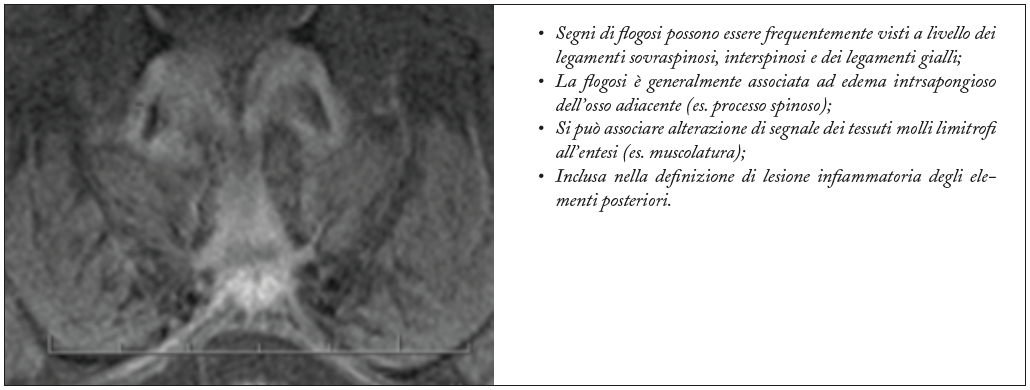
Figura 14. Entesite dei legamenti spinali
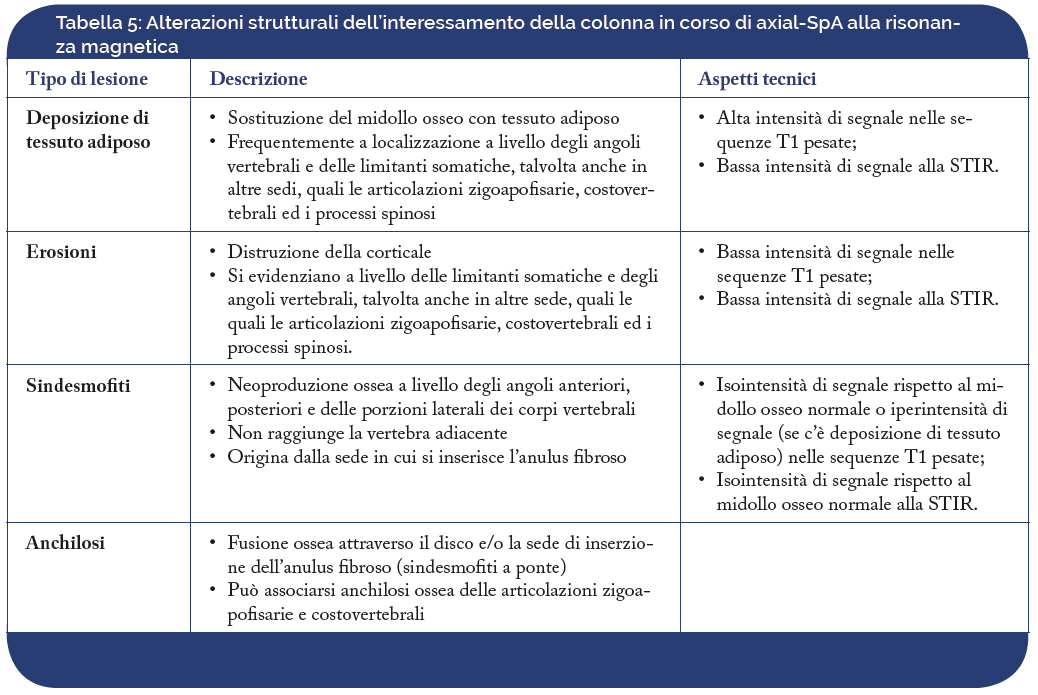
Deposizione di tessuto adiposo
Le lesioni croniche più rappresentative del danno strutturale sono: la deposizione di tessuto adiposo, le erosioni, la neoproduzione ossea, con formazione di ponti ossei e l’anchilosi della colonna vertebrale. Fra tali lesioni croniche la deposizione di tessuto adiposo intraspongioso a livello degli angoli vertebrali rappresenta la lesione elementare più specifica e rappresentativa (alto rapporto di verosimiglianza o likelihood ratio) del coinvolgimento assiale in corso di axial-SpA, specialmente se presente a più livelli, in particolare nei pazienti più giovani. L’infiltrazione di tessuto adiposo intraspongioso è la conseguenza del processo infiammatorio acuto, ha una distribuzione simile all’edema osseo (spigoli somatici) e va ricercata nelle sequenze T1 pesate (Figure 15 e 16).

Figura 15. Le sequenze STIR panoramiche della colonna in sezione sagittale (a,b) mostrano evidente edema osseo con tipica localizzazione a livello degli spigoli somatici sia anteriori (lesione di Romanus) che posteriori, a piu’ livelli (L3,D11,D9) espressione di infiammazione attiva. Le sequenze FSET1 pesata panoramiche della colonna in sezione sagittale (c,d), mostrano in alcune delle sedi di infiammazione attiva, anche un evidente deposizione di tessuto adiposo, in particolare a livello di L3 e D11, espressione di pregresso processo infiammatorio.
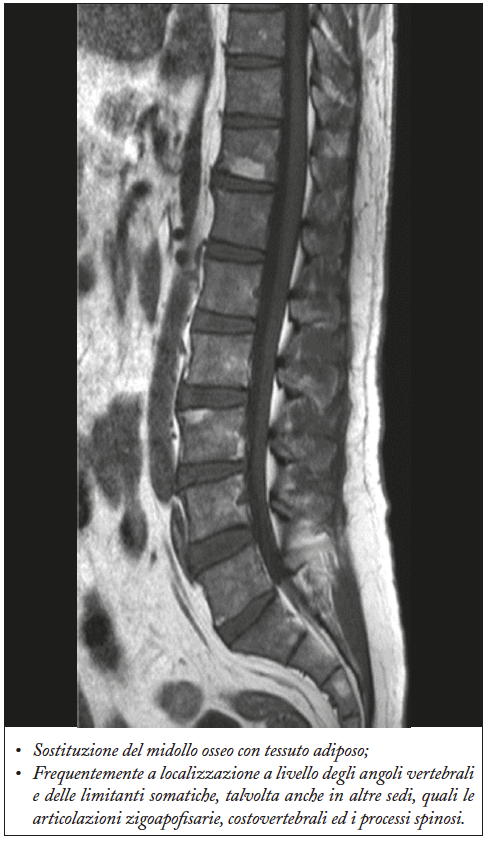
Figura 16. deposizione di tessuto adiposo
Erosioni
Le erosioni, si evidenziano a livello delle limitanti somatiche e degli angoli vertebrali, talvolta anche in altre sede, quali le quali le articolazioni zigoapofisarie, costovertebrali ed i processi spinosi.
Sindesmofiti
I sindesmofiti si evidenziano come sottili esuberanze ossee longitudinali connesse alla giunzione disco vertebrale che prolungano verticalmente il margine antero laterale dei corpi vertebrali fino a formare dei ponti ossei che congiungono le vertebre adiacenti (Figura 17).
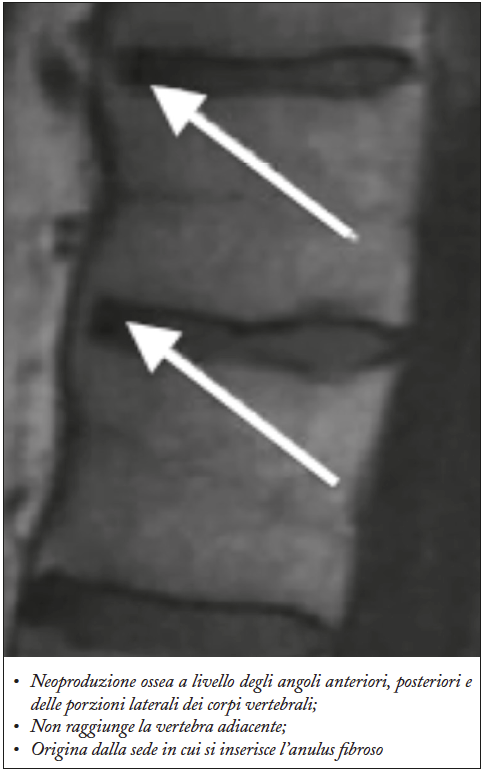
Figura 17. Neoproduzione ossea (sindesmofiti
Anchilosi
L’anchilosi è il risultato della formazione dei sindesmofiti, della ossificazione dei legamenti spinali, dei dischi e delle faccette articolari che conferiscono un aspetto della colonna vertebrale fuso “a canna di bambù”(Figura 18).
Figura 18. La sequenza T1 in sezione e sagittale della regione lombare evidenzia evidenzia un diffuso restringimento dello spazio discale con fusione ossea dei corpi vertebrali (frecce)
Tecnica “whole body”
La tecnica “Whole Body” presuppone l’implementazione hardware e software necessaria su macchine ad alto campo per poter avere una copertura completa del corpo umano (Figura 19), generalmente utilizzando la sola bobina body o le bobine multicanale integrate nel lettino presenti sulle macchine piu’ performanti. Si utilizzano generalmente sequenze morfologiche T1 pesate, sequenze ad alta risoluzione di contrasto STIR T2, sequenze in diffusione con soppressione del fondo DWIBS (dette PET like) e sequenze T1 pesate con soppressione del grasso dopo mdc. I principali campi di applicazione sono la patologia tumorale soprattutto linfomi (controllo periodico per evitare troppe PET-CT soprattutto a pazienti giovani), neoplasie occulte (CUP syndrome) e la patologia infiammatoria per avere un’elevata panoramicità non altrimenti ottenibile. L’esame trova, inoltre, in neuroradiologia applicazione da molti anni per distinguere infarto/ischemia da lesioni tumorali, ecc. Inoltre in tutte quelle situazioni di sospetta neoplasia può essere di aiuto all’imaging tradizionale aumentando la confidenza diagnostica (vale l’equazione ridotta diffusione dell’acqua = elevata cellularità = neoplasia). Le sequenze in diffusione vengono utilizzate per dimostrare una ridotta diffusione delle molecole d’acqua generalmente legata ad un’alta cellularità (cellule tumorali o cellule dell’infiammazione). Pertanto non essendo un esame con elevata specificità né un esame funzionale (come la PET) deve necessariamente essere integrato con altri esami. Nelle spondiloartriti permette abbinando le sequenze STIR T2 alle DWIBS (Figura 20) di rivelare siti silenti di infiammazione e di dare un quadro panoramico. Inoltre, si è visto che l’aumentata diffusività dell’acqua nelle sequenze in DWIBS nei controlli dopo terapia correla in maniera diretta con il miglioramento clinico (riduzione delle cellule dell’infiammazione = minore cellularità = aumentata diffusività dei protoni di idrogeno dell’acqua).
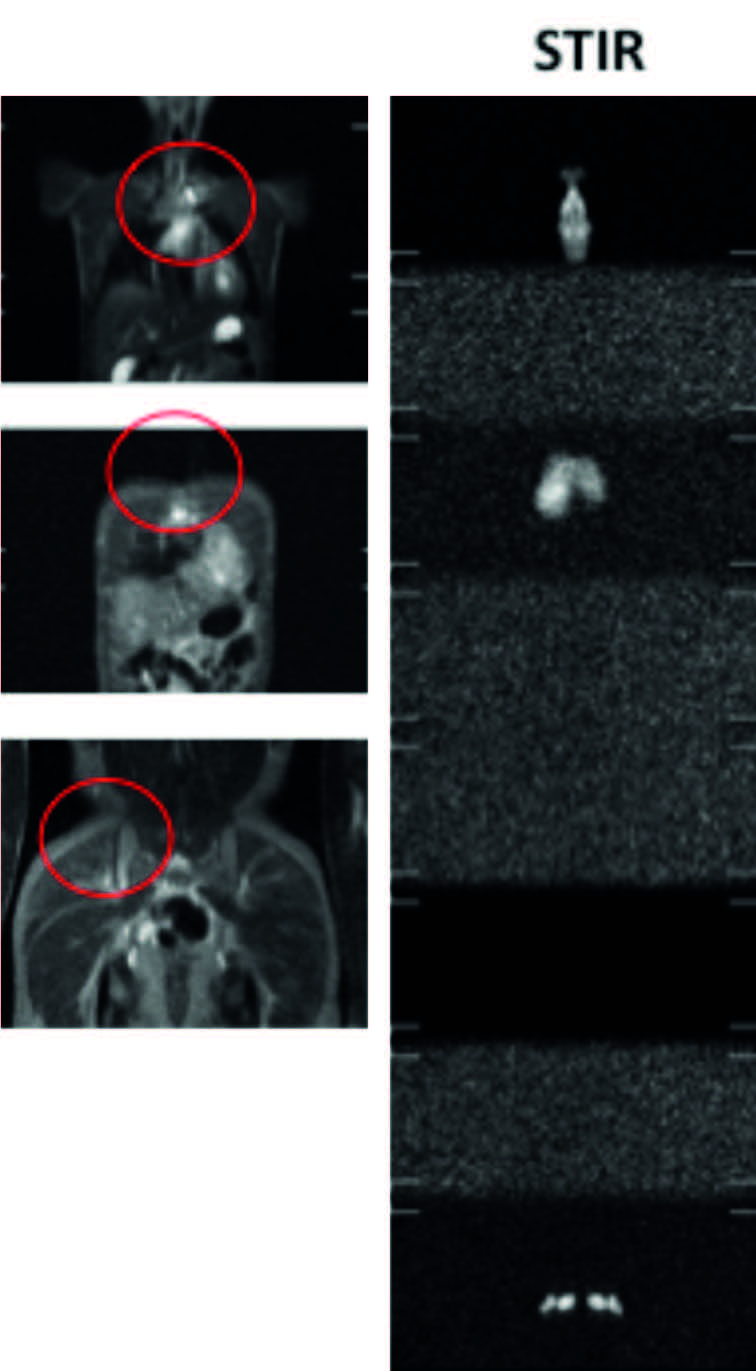
Figura 19. Nella sequenza STIR “Whole Body” evidente edema osseo a livello dell’articolazione tra corpo e manubrio sternale e a livello dell’articolazione sterno-claveare sinistra sede della sintomatologia del paziente. Anche se clinicamente silente, tuttavia presente edema anche dell’articolazione sacroiliaca destra con associata entesite.
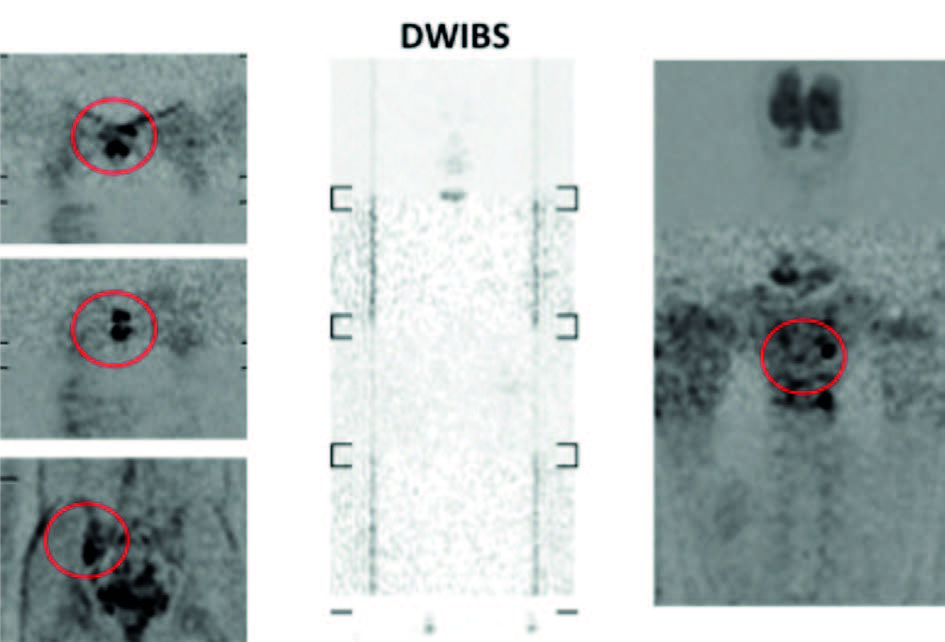
Figura 20. Nella sequenza DWIBS “Whole Body” si confermano le sedi infiammatorie evidenti alla STIR, ma compaiono altre sedi di restrizione della diffusione dell’acqua, e quindi verosimilmente infiammatorie, a livello delle articolazioni costovertebrali di sinistra.
Punti chiave
-
La risonanza magnetica rappresenta l’unica tecnica di imaging in grado di visualizzare a livello del rachide, l’edema osseo intraspongioso/osteite nella sede di inserzione dei tendini, dei legamenti, delle strutture capsulo-legamentose e del disco intervertebrale.
-
Analogamente alle articolazioni sacro-iliache, anche nel rachide, il processo infiammatorio acuto si manifesta come aree di iperintensità di segnale nelle sequenze T2 pesate con soppressione del grasso e nelle sequenze T1 pesate con soppressione del grasso e mezzo di contrasto paramagnetico, in relazione ad enhancement contrastografico da ipervascolarizzazione.
-
In accordo ai criteri ASAS/OMERACT, solo la spondilite anteriore/posteriore con coinvolgimento di almeno tre corpi vertebrali e non la spondilodiscite o l’artrite delle articolazioni interapofisarie o costovertebrali, risulta essere suggestiva di impegno del rachide in corso di axial-SpA.
-
Fra le lesioni strutturali croniche, l’infiltrazione di tessuto adiposo intraspongioso a livello degli angoli vertebrali è la lesione elementare più specifica e rappresentativa (alto rapporto di verosimiglianza o likelihood ratio) del coinvolgimento assiale in corso di axial-SpA, specialmente se presente a più livelli.
Bibliografia
-
Appel H, Sieper J. Spondyloarthritis at the crossroads of imaging, pathology, and structural damage in the era of biologics. Curr Rheumatol Rep. 2008;10(5):356-63.
-
Baraliakos X, Hermann KG, Braun J. Imaging in axial spondyloarthritis: diagnostic problems and pitfalls. Rheum Dis Clin North Am. 2012;38(3):513-22.
-
Baraliakos X, Landewé R, Hermann KG, Listing J, Golder W, Brandt J, Rudwaleit M, Bollow M, Sieper J, van der Heijde D, Braun J. Inflammation in ankylosing spondylitis: a systematic description of the extent and frequency of acute spinal changes using magnetic resonance imaging. Ann Rheum Dis. 2005;64(5):730-4.
-
Braun J, Baraliakos X, Golder W, Hermann KG, Listing J, Brandt J, Rudwaleit M, Zuehlsdorf S, Bollow M, Sieper J, van der Heijde D. Analysing chronic spinal changes in ankylosing spondylitis: a systematic comparison of conventional x rays with magnetic resonance imaging using established and new scoring systems. Ann Rheum Dis. 2004;63(9):1046-55.
-
Braun J, Baraliakos X. Imaging of axial spondyloarthritis including ankylosing spondylitis. Ann Rheum Dis. 2011;70 Suppl 1:i97-103.
-
Chary-Valckenaere I, d’Agostino MA, Loeuille D. Role for imaging studies in ankylosing spondylitis. Joint Bone Spine. 2011;78(2):138-43.
-
Hermann KG, Baraliakos X, van der Heijde DM, Jurik AG, Landewé R, Marzo-Ortega H, Østergaard M, Rudwaleit M, Sieper J, Braun J; Assessment in SpondyloArthritis international Society (ASAS). Descriptions of spinal MRI lesions and definition of a positive MRI of the spine in axial spondyloarthritis: a consensual approach by the ASAS/OMERACT MRI study group. Ann Rheum Dis. 2012;71(8):1278-88.
-
Hermann KG, Landewé RB, Braun J, van der Heijde DM. Magnetic resonance imaging of inflammatory lesions in the spine in ankylosing spondylitis clinical trials: is paramagnetic contrast medium necessary? J Rheumatol. 2005;32(10):2056-60.
-
Kiltz U, Baraliakos X, Karakostas P, Igelmann M, Kalthoff L, Klink C, Krause D, Schmitz-Bortz E, Flörecke M, Bollow M, Braun J. The degree of spinal inflammation is similar in patients with axial spondyloarthritis who report high or low levels of disease activity: a cohort study. Ann Rheum Dis. 2012;71(7):1207-11.
-
Machado P, Landewé R, Braun J, Hermann KG, Baker D, van der Heijde D. Both structural damage and inflammation of the spine contribute to impairment of spinal mobility in patients with ankylosing spondylitis. Ann Rheum Dis. 2010;69(8):1465-70.
-
Maksymowych WP, Crowther SM, Dhillon SS, Conner-Spady B, Lambert RG. Systematic assessment of inflammation by magnetic resonance imaging in the posterior elements of the spine in ankylosing spondylitis. Arthritis Care Res (Hoboken). 2010;62(1):4-10.
-
Maksymowych WP, Lambert RG, Brown LS, Pangan AL. Defining the Minimally Important Change for the SpondyloArthritis Research Consortium of Canada Spine and Sacroiliac Joint Magnetic Resonance Imaging Indices for Ankylosing Spondylitis. J Rheumatol. 2012;39(8):1666-74.
- Maksymowych WP, Landewé R. Imaging in ankylosing spondylitis. Best Pract Res Clin Rheumatol. 2006;20(3):507- 19. Marzo-Ortega H, McGonagle D, Bennett AN. Magnetic resonance imaging in spondyloarthritis. Curr Opin Rheumatol. 2010;22(4):381-7.
- Naqi R, Ahsan H, Azeemuddin M. Spinal changes in patients with ankylosing spondylitis on MRI: case series. J Pak Med Assoc. 2010;60(10):872-5.
- Oostveen JC, van de Laar MA. Magnetic resonance imaging in rheumatic disorders of the spine and sacroiliac joints. Semin Arthritis Rheum. 2000;30(1):52-69.
- Rennie WJ, Dhillon SS, Conner-Spady B, Maksymowych WP, Lambert RG. Magnetic resonance imaging assessment of spinal inflammation in ankylosing spondylitis: standard clinical protocols may omit inflammatory lesions in thoracic vertebrae. Arthritis Rheum. 2009;61(9):1187-93.
- Sieper J, Rudwaleit M, Baraliakos X, Brandt J, Braun J, Burgos-Vargas R, Dougados M, Hermann KG, Landewé R, Maksymowych W, van der Heijde D. The Assessment of SpondyloArthritis international Society (ASAS) handbook: a guide to assess spondyloarthritis. Ann Rheum Dis. 2009;68 Suppl 2:ii1-44.
- Treitl M, Korner M, Becker-Gaab C, Tryzna M, Rieger J, Pfeifer KJ, Reiser MF, Wirth S. Magnetic resonance imaging assessment of spinal inflammation in patients treated for ankylosing spondylitis. J Rheumatol. 2008;35(1):126-36.
- van der Heijde D, Landewé R. Imaging in spondylitis. Curr Opin Rheumatol. 2005;17(4):413-7.
- Weber U, Hodler J, Jurik AG, Pfirrmann CW, Rufibach K, Kissling RO, Khan MA, Lambert RG, Maksymowych WP. Assessment of active spinal inflammatory changes in patients with axial spondyloarthritis: validation of whole body MRI against conventional MRI. Ann Rheum Dis. 2010;69(4):648-53.
- Weber U, Hodler J, Kubik RA, Rufibach K, Lambert RG, Kissling RO, Pfirrmann CW, Maksymowych WP. Sensitivity and specificity of spinal inflammatory lesions assessed by whole-body magnetic resonance imaging in patients with ankylosing spondylitis or recent-onset inflammatory back pain. Arthritis Rheum. 2009;61(7):900-8.
- Weber U, Pfirrmann CW, Kissling RO, Hodler J, Zanetti M. Whole body MR imaging in ankylosing spondylitis: a descriptive pilot study in patients with suspected early and active confirmed ankylosing spondylitis. BMC Musculoskelet Disord. 2007;8:20.
- Zochling J, Baraliakos X, Hermann KG, Braun J. Magnetic resonance imaging in ankylosing spondylitis. Curr Opin Rheumatol. 2007;19(4):346-52.
