TELEMEDICINA IN REUMATOLOGIA E MODALITA’ DI APPLICAZIONE DEL MODELLO DIGITALE: UNA REALTA’ ANCHE ITALIANA
AUTORI:
Fausto Salaffi1, Luigi Sinigaglia2,Florenzo Iannone3, Mauro Galeazzi4, Giandomenico Sebastiani5, Sonia Farah6, Roberto Gerli7
1Responsabile del Centro per la Diagnosi Precoce e la Terapia delle Artriti della Clinica Reumatologica e Professore associato di Reumatologia dell’Università Politecnica delle Marche. Responsabile progetto Nazionale sulla Telemedicina, per conto della Società Italiana di Reumatologia
2Past president della Società Italiana di Reumatologia.
3Direttore UOC Reumatologia Az. Policlinico-Universitaria e della Scuola di Specializzazione di Reumatologia, Professore Ordinario di Reumatologia – Università degli Studi Aldo Moro-Bari
4Presidente Emerito della Società Italiana di Reumatologia
5Direttore UOC Reumatologia, AO San Camillo – Forlanini, Roma. Presidente Eletto della Società Italiana di Reumatologia
6Ingegnere Biomedico, Clinica Reumatologica, Dipartimento Scienze Cliniche e Molecolari DISCLIMO, Università Politecnica delle Marche, Jesi (AN)
7Presidente Società Italiana di Reumatologia, Direttore della Struttura Complessa di Reumatologia dell’Azienda Universitario-Ospedaliera di Perugia e Professore Ordinario di Reumatologia
Premessa
L’emergenza Coronavirus ha drammaticamente portato all’attenzione l’opportunità, per le strutture sanitarie reumatologiche, di sfruttare al meglio i sistemi di telemedicina che possano consentire, da un lato, la gestione ottimale dei pazienti da remoto e, dall’altro, di decongestionare le strutture sanitarie preposte al trattamento dei casi più critici. Risulta, inoltre, prioritaria la necessità di recuperare il contatto costante fra paziente e medico curante, per evitare la compromissione di stati patologici e assicurare la continuità delle terapie.
L’evoluzione in atto della dinamica demografica, l’emergenza Coronavirus e la conseguente modificazione dei bisogni di salute della popolazione, con una quota crescente di anziani e patologie croniche, rendono necessario un ridisegno strutturale ed organizzativo della rete dei servizi, soprattutto nell’ottica di rafforzare l’ambito territoriale di assistenza. L’onere economico derivante dal funzionamento dei sistemi sanitari rischia ormai di essere insostenibile; esso assorbe in media il 10,3% del PIL nazionale dell’Unione Europea e in Italia circa il 9,1%. Un dato destinato ad aumentare con il crescente incremento delle malattie croniche che rappresentano il 75% della spesa, anche per il costante invecchiamento della popolazione. Esiste un’aspettativa di aumento della popolazione d’età superiore a 65 anni dal 21% degli anziani di oggi, fino al 34% nel 2051. Il rapporto di dipendenza degli anziani (oltre 65 anni) rispetto all’assistenza dei giovani (fino a 64 anni) è destinato a crescere di oltre 1/3 (oggi esistono 3 giovani per ogni anziano, nel 2051 saranno 1,9 giovani per anziano). Secondo alcune stime il semplice telemonitoraggio a casa dei malati reumatici ridurrebbe il numero di giorni di degenza e consentirebbe un risparmio dei costi sanitari, con un aumento dei tassi di sopravvivenza. Agendo in una fase ancora precedente, quando ancora gli individui non hanno cognizione di essere malati, è possibile un intervento terapeutico molto più tempestivo e di conseguenza un sostanziale miglioramento dei tassi di sopravvivenza, dei tassi di disabilità e una riduzione dei costi sanitari, nonché una minore mortalità e minore morbilità.
Uno studio dell’Ente di Assistenza e Previdenza dei medici (E.N.P.A.M.) calcolava (nel 2012) un risparmio di tre miliardi di euro l’anno per l’uso di strumentazione digitale grazie alla deospedalizzazione di pazienti cronici resa possibile dalle tecnologie a supporto della medicina sul territorio e dell’assistenza domiciliare; 1,37 miliardi per risparmi di tempo in attività mediche e infermieristiche grazie all’introduzione della cartella clinica elettronica; 860 milioni grazie alla dematerializzazione dei referti e delle immagini; 860 milioni grazie alla riduzione di ricoveri dovuti a errori evitabili attraverso sistemi di gestione informatizzata dei farmaci; 370 milioni di euro si otterrebbero grazie alla consegna dei referti via web; 160 milioni con la prenotazione online delle prestazioni; 150 milioni attraverso la razionalizzazione dei data center presenti sul territorio e al progressivo utilizzo di tecniche di virtualizzazione, e infine altri 20 milioni per la riduzione dei costi di stampa delle cartelle cliniche https://www.agendadigitale.eu/sanita/telemedicina-come-farla-in-italia-le-tecnologie-le-finalita-un-modello-possibile/).
Le Linee di Indirizzo nazionali sulla Telemedicina approvate dalla Conferenza permanente per i rapporti tra lo Stato, le Regioni, le Province Autonome nella seduta del 20 Febbraio 2014 (Rep. Atti n. 16/CSR del 20 Febbraio 2014) rappresentano il primo riferimento unitario nazionale per l’implementazione dei servizi di Telemedicina, ed individuano gli elementi di riferimento necessari per una coerente progettazione ed impiego di tali sistemi nell’ambito del SSN. Allora vennero principalmente distinte tre macro-categorie di servizi: la telemedicina specialistica, la telesalute e la teleassistenza. Questa tassonomia èstata poi ripresa ed aggiornata dalla Conferenza permanente per i rapporti tra lo Stato, le Regioni e le Province Autonome nella seduta del 17.12.2020 (Repertorio atti n. 215/CSR) le “Indicazioni nazionali per l’erogazione di prestazioni in Telemedicina” e le “Indicazioni nazionali per l’erogazione di prestazioni e servizi di teleriabilitazione da parte delle professioni sanitarie” del 18 novembre 2021 (Repertorio atti n. 231/CSR) le quali in relazione aIl’evoluzione delle tecnologie hanno lo scopo di garantire una progressiva estensione e applicazione degli strumenti tecnologici a tutti gli ambiti assistenziali, al fine di migliorarne la qualità. Più recentemente il decreto del Ministero della Salute del 29 aprile 2022, recante le Linee guida per l’implementazione della telemedicina nell’Assistenza Domiciliare Integrata (ADI). (https://www.gazzettaufficiale.it/atto/ serie_generale/caricaDettaglioAtto/originario?atto. dataPubblicazioneGazzetta=2022-05-24&atto.codi ceRedazionale=22A03098&elenco30giorni=true) ha ulteriormente aggiornato la definizione delle nuove modalità di erogazione dei servizi sanitari in telemedicina. In particolare, l’atto è attuativo di una delle milestone del PNRR riferite all’investimento della Missione Salute (Casa come primo luogo di cura e telemedicina), che prevede che entro giugno 2022 siano approvate le linee guida contenenti il modello digitale per l’attuazione dell’assistenza domiciliare, un modello organizzativo da realizzarsi tramite la razionalizzazione delle pratiche di presa in carico e la definizione dei relativi aspetti operativi, consentendo, al tempo stesso, l’erogazione dei servizi attraverso team multiprofessionali anche a distanza.
Le componenti fondamentali di riferimento delle Linee guida sono le seguenti:
- Servizio di assistenza domiciliare, per garantire la continuità dell’assistenza nelle modalità indicate dalla normativa nazionale e regionale vigente;
- Pianificazione degli accessi domiciliari, sviluppata nell’arco dell’intera settimana secondo quanto previsto dalla normativa vigente tenendo conto della complessità clinico-assistenziale dei pazienti;
- Servizio di cure domiciliari, da integrarsi con prestazioni di telemedicina da remoto.
L’attivazione di un percorso di telemedicina: potrà avvenire:
- dal setting domiciliare: tutti gli attori dell’assistenza territoriale (ognuno per le proprie competenze) potranno individuare e proporre il paziente per il quale l’utilizzo di strumenti di telemedicina sia adeguato e utile all’integrazione delle cure domiciliari, e possono farlo in modo diretto o, qualora necessario, previa valutazione in sede di Unità di Valutazione Multidimensionale (UVM), anche avvalendosi a seconda del modello organizzativo locale, della Centrale Operativa dell’ADI ove presente e della Centrale Operativa Territoriale (COT); quest’ultima modalità sarà opportuna ogni qualvolta si renda necessario l’intervento di diversi operatori ed il raccordo tra più servizi e setting;
- dal setting di ricovero: è il personale della struttura, il medico in raccordo con il case manager (infermiere) della procedura di dimissione.
L’ idoneità del paziente a poter fruire di prestazioni e servizi in telemedicina: dovrà essere stabilita caso per caso, valutando per la singola tipologia di servizio:
- Accesso strutture tecnologiche: la possibilità per il paziente di accedere a sistemi ed infrastrutture tecnologiche che soddisfino almeno i requisiti minimi tecnici per una corretta e sicura fruizione della prestazione o servizio;
- Competenze: le competenze e le abilità minime che il paziente deve possedere, per poter utilizzare in modo appropriato le piattaforme tecnologiche, tenendo anche conto dell’eventuale supporto aggiuntivo che può ricevere dal caregiver.
Rientrano fra i requisiti essenziali generali per l’attivazione del percorso di cure domiciliari supportate da strumenti di telemedicina:
- Adesione: l’adesione da parte dell’interessato al percorso domiciliare e all’attivazione della prestazione in telemedicina in cui possono operare più figure professionali;
- Capacità: l’individuazione, idoneità e formazione del paziente e/o del/i caregiver;
- Aspetti sociali: l’adeguatezza degli aspetti sociali del contesto familiare, dell’ambiente domestico e della rete di sostegno;
- Aspetti abitativi: l’idoneità strutturale del contesto abitativo correlato al quadro clinico anche in relazione all’utilizzo di apparecchiature.
Piattaforma tecnologica: infrastruttura informatica deputata all’erogazione dei servizi di telemedicina, integrata con l’ecosistema di sanità digitale e che si interfaccia con la Piattaforma Nazionale Telemedicina. È auspicabile un’organizzazione tecnica locale (come Centro Servizi o Centro erogatore) che possa intervenire per manutenzioni periodiche e per la risoluzione tempestiva di malfunzionamenti nei dispositivi tecnologici.
Strumentazione necessaria attivazione e mantenimento servizi telemedicina ADI:
- Dispositivi per la registrazione, archiviazione e scambio di immagini, video e dati;
- Dispositivi medici e sensori per la rilevazione dei parametri;
- Possibilità di collegamento e consultazione di informazioni tra i servizi che contribuiscono al processo di telemedicina.
- Formazione degli operatori: prevedere come obbligatori programmi di formazione di base/avanzati in ambito digitale e programmi di aggiornamento specifico, anche con riferimento all’utilizzo degli strumenti e applicativi della telemedicina scelti dall’organizzazione per l’erogazione dell’ADI, assegnando la relativa responsabilità organizzativa in capo al Centro servizi, se presente, o al Centro Erogatore.
- Applicazione del modello digitale: la richiesta di cure domiciliari deve essere attivata in modalità digitale, anche attraverso le procedure di ricetta dematerializzata e le azioni di aperture, aggiornamento e chiusura della cartella domiciliare dovranno prevedere l’invio e la consultazione dei dati clinici e assistenziali e dei referti nel Fascicolo Sanitario Elettronico (FSE).
Le modalità di applicazione del modello digitale sono cosi’ definite:
TELEVISITA:
- Definizione: atto sanitario nel quale il medico interagisce a distanza con il paziente e può dar luogo alla prescrizione di farmaci, o di ulteriori approfondimenti clinici. Tale atto permette pertanto di trasferire informazioni sanitarie senza far muovere il paziente garantendo così la continuità delle cure e consentendo di valutare di volta in volta le scelte terapeutiche e l’andamento del quadro clinico.
- Obiettivi: follow up di patologia nota; conferma, aggiustamento o cambiamento delle terapie in corso; valutazione anamnestica per la prescrizione di esami di diagnosi, o di stadiazione di patologia nota, o sospetta; verifica da parte del medico degli esiti di esami effettuati ai quali può seguire la prescrizione di eventuali approfondimenti, oppure di una terapia.
- Richiedente: MMG/PLS, il Medico di Continuità Assistenziale o il medico specialista.
TELECONSULTO MEDICO:
- Definizione: il professionista interagisce a distanza con uno o più medici per dialogare, anche tramite videochiamata, riguardo la situazione clinica di un paziente, basandosi primariamente sulla condivisione di tutti i dati clinici, i referti, le immagini, gli audio-video riguardanti il caso specifico. Tutti gli elementi sono condivisi per via telematica sottoforma di file digitali idonei per il lavoro che i medici in teleconsulto ritengono necessari per l’adeguato svolgimento del loro lavoro. Il teleconsulto tra professionisti può svolgersi anche in modalità asincrona, quando la situazione del paziente lo permette in sicurezza.
- Obiettivi: condividere le scelte mediche e fornire seconde opinioni specialistiche, utili nella definizione del referto che viene redatto alla fine della visita erogata al paziente.
- Richiedente: varia in relazione alla tipologia di intervento e può essere richiesta sia dal medico che dal professionista sanitario che formula un quesito o richiesta di valutazione.
TELECONSULENZA MEDICO-SANITARIA:
- Definizione: attività sanitaria che si svolge a distanza ed è eseguita da due o più persone che hanno differenti responsabilità rispetto al caso specifico. Consiste nella richiesta di supporto durante lo svolgimento di attività sanitarie, a cui segue una videochiamata in cui il professionista sanitario interpellato fornisce all’altro, o agli altri, indicazioni per la presa di decisione e/o per la corretta esecuzione di azioni assistenziali rivolte al paziente. La teleconsulenza può essere svolta in presenza del paziente, oppure in maniera differita. In questa attività è preminente l’interazione diretta tramite la videochiamata, ma è sempre necessario garantire all’occorrenza la possibilità di condividere almeno tutti i dati clinici, i referti le immagini riguardanti il caso specifico.
- Attivazione ed erogazione: richiesta può essere presentata attraverso la COT, la Centrale operativa dell’ADI oppure in maniera diretta.
- Richiedente: varia in relazione alla tipologia di intervento; può essere sia il medico sia il professionista sanitario che formula un quesito o una richiesta di valutazione.
TELEASSISTENZA:
- Definizione: atto professionale di pertinenza della relativa professione sanitaria (infermiere,/fisioterapista/logopedista, ecc.) e si basa sull’interazione a distanza tra il professionista e paziente/caregiver per mezzo di una videochiamata, alla quale si può all’occorrenza aggiungere la condivisione di dati referti o immagini. Il professionista che svolge l’attività di teleassistenza può anche utilizzare idonee applicazioni per somministrare questionari, condividere immagini o video tutorial su attività specifiche. Lo scopo della teleassistenza è quello di agevolare il corretto svolgimento di attività assistenziali, eseguibili prevalentemente a domicilio. La teleassistenza è prevalentemente programmata e ripetibile in base a specifici programmi di accompagnamento al paziente.
- Attivazione ed erogazione: i soggetti attivatori del servizio sono i professionisti sanitari, la COT, la Centrale Operativa dell’ADI.
- Richiedente: professionisti sanitari che ritengano necessario assistere da remoto la persona al suo domicilio.
TELEMONITORAGGIO:
- Permette il rilevamento e la trasmissione a distanza di parametri vitali e clinici in modo continuo, per mezzo di sensori che interagiscono con il paziente (tecnologie biometriche con o senza parti applicate). Il set di tecnologie a domicilio, personalizzato in base alle indicazioni fornite dal medico, deve essere connesso costantemente al sistema software che raccoglie i dati dei sensori, li integra se necessario con altri dati sanitari e li mette a disposizione degli operatori del servizio di telemedicina in base alle modalità organizzative stabilite. I dati devono sempre comunque essere registrati in locale presso il paziente e resi disponibili all’occorrenza, per maggiore garanzia di sicurezza. Il sistema di telemonitoraggio, che può essere integrato dal telecontrollo medico e affiancato dal teleconsulto specialistico, è sempre inserito all’interno del sistema di telemedicina che garantisce comunque l’erogazione delle prestazioni sanitarie necessarie al paziente.
- Obiettivo del telemonitoraggio è il controllo nel tempo dell’andamento dei parametri rilevati, permettendo sia il rilevamento di parametri con maggiore frequenza e uniformità di quanto possibile in precedenza, sia la minore necessità per il paziente di eseguire controlli ambulatoriali di persona. Il telemonitoraggio permette la rilevazione a distanza e la trasmissione di parametri vitali e clinici, per mezzo di sensori e dispositivi medici (es. impiantabili) forniti dall’Azienda sanitaria che vengono inviati in modo continuativo e automatico alla piattaforma di telemedicina, e vengono messi a disposizione degli operatori del servizio di telemedicina in base alle modalità organizzative stabilite. Il set di tecnologie a domicilio, personalizzabile in base alle necessità cliniche, può essere integrato se necessario con altri dati sanitari. Inoltre, il telemonitoraggio può integrarsi al bisogno con altre prestazioni di telemedicina come la televisita.
- Richiedente: MMG/PLS o medico specialista che ravvede la necessità di monitorare da remoto, in maniera continuativa ed automatica, i parametri del paziente, attraverso strumenti certificati dall’Azienda sanitaria.
- Attivazione ed erogazione: nel caso di pazienti che sono già a domicilio, l’attivatore è la Centrale Operativa dell’ADI, mentre nel caso di pazienti che transitano fra setting di cura diversi l’attivatore è la COT.
TELECONTROLLO MEDICO:
- Definizione: Il telecontrollo medico consente il controllo a distanza del paziente. Tale attività è caratterizzata da una serie cadenzata di contatti con il medico, che pone sotto controllo l’andamento del quadro clinico, per mezzo della videochiamata in associazione con la condivisione di dati clinici raccolti presso il paziente, sia prima che durante la stessa videochiamata. Questo per patologie già diagnosticate, in situazioni che consentano, comunque, la conversione verso la visita di controllo tradizionale in tempi consoni a garantire la sicurezza del paziente e in ogni caso sempre sotto responsabilità del medico che esegue la procedura. Obiettivo del telecontrollo è la valutazione nel tempo del percorso clinico attraverso momenti di contatto con il paziente per la verifica delle rilevazioni attivate dallo stesso (es. parametri, stato di benessere, questionari)
- Attivazione ed erogazione: nel caso di pazienti che sono già a domicilio, l’attivatore è la Centrale Operativa dell’ADI, mentre nel caso di pazienti che transitano fra setting di cura diversi l’attivatore è la COT.
- Richiedente: lo specialista, il MMG/PLS, il singolo professionista che rilevi la necessità di richiedere un servizio di teleriabilitazione a domicilio o di prosecuzione del percorso di riabilitazione a domicilio.
TELERIABILITAZIONE
- Definizione: erogazione a distanza di prestazioni e servizi intesi ad abilitare, ripristinare, migliorare, o comunque mantenere il funzionamento psicofisico di persone di tutte le fasce d’età, con disabilità o disturbi, congeniti o acquisiti, transitori o permanenti, oppure a rischio di svilupparli. È un’attività sanitaria di pertinenza dei professionisti sanitari che può avere carattere multidisciplinare e, quando ciò costituisca un vantaggio per il paziente, può richiedere la collaborazione dei caregiver, familiari e non, e/o di insegnanti. Le prestazioni e i servizi possono essere fruiti da qualsiasi luogo assistenziale e/o educativo in cui si trova il paziente. Nelle attività di teleriabilitazione vanno comprese anche quelle volte alla valutazione a distanza del corretto utilizzo di ausili, ortesi e protesi durante le normali attività di vita condotte all’interno dell’ambiente domestico o lavorativo.
- Attivazione ed erogazione: pianificata opportunamente sulla base di agende di prenotazioni condivise con i professionisti sanitari coinvolti e gestite direttamente dagli stessi o anche dalla Centrale operativa dell’ADI.
- Richiedente: lo specialista, il MMG/PLS, il singolo professionista rileva la necessità di richiedere un servizio di teleriabilitazione a domicilio o di prosecuzione del percorso di riabilitazione a domicilio.
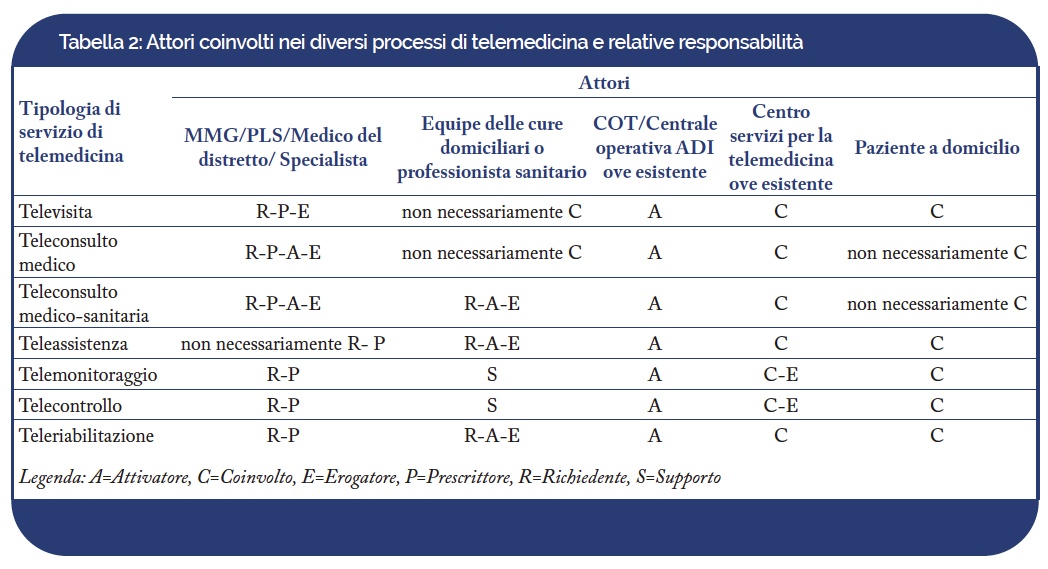
Tale tassonomia, definita dal livello centrale, delimita un primo perimetro di indagine per la telemedicina seppur non sia del tutto esaustivo, in quanto molteplici forme non rientrano nel quadro definitorio nazionale (Tabella 1). Ciòsottolinea da un lato l’importanza di approfondire gli indirizzi regionali e le relazioni tra aziende e regioni nei diversi contesti, dall’altro la rilevanza delle dinamiche intra-aziendali che guidano i processi di selezione, sviluppo e implementazione del digitale.

Ogni attore che partecipa alla prestazione di telemedicina deve essere comunque identificabile attraverso opportuni sistemi digitali e deve essere rilevato il relativo impegno orario impiegato per ciascun assistito attraverso sistemi informatizzati, ai fini della rendicontazione automatizzata delle attività svolte. Lo schema a matrice seguente costituisce una sintesi degli attori coinvolti nei diversi processi e delle relative responsabilità, che saranno successivamente descritti (Tabella 2).
Le piattaforme web-based, le app e le soluzioni di domotica assistita consentono soluzioni di Disease Management in grado di migliorare l’interazione medico-paziente, di assistere il paziente reumatico cronico e supportare il reumatologo nel monitoraggio costante dello stato di salute e nella gestione ottimale delle condizioni cliniche (Figura 1). La domotica assistita può contribuire, in particolare a migliorare l’accessibilità e la fruibilità dell’ambiente domestico al paziente reumatico, estendendo le abilità della persona e migliorandone la sicurezza. La domotica è una soluzione tecnologica che permette di automatizzare e facilitare l’esecuzione di operazioni svolte in un ambiente domestico mediante l’utilizzo di tecnologie hardware e software che insieme permettono di controllare e gestire applicazioni e dispositivi al fine di: ottimizzare la funzionalità, la sicurezza e aumentare la confortevolezza dell’abitazione. L’introduzione della telemedicina e della domotica possono rappresentare utili strumenti per permettere di raggiungere un maggior livello di autonomia e indipendenza della persona presso la propria abitazione anche in condizione di fragilità o disabilità.
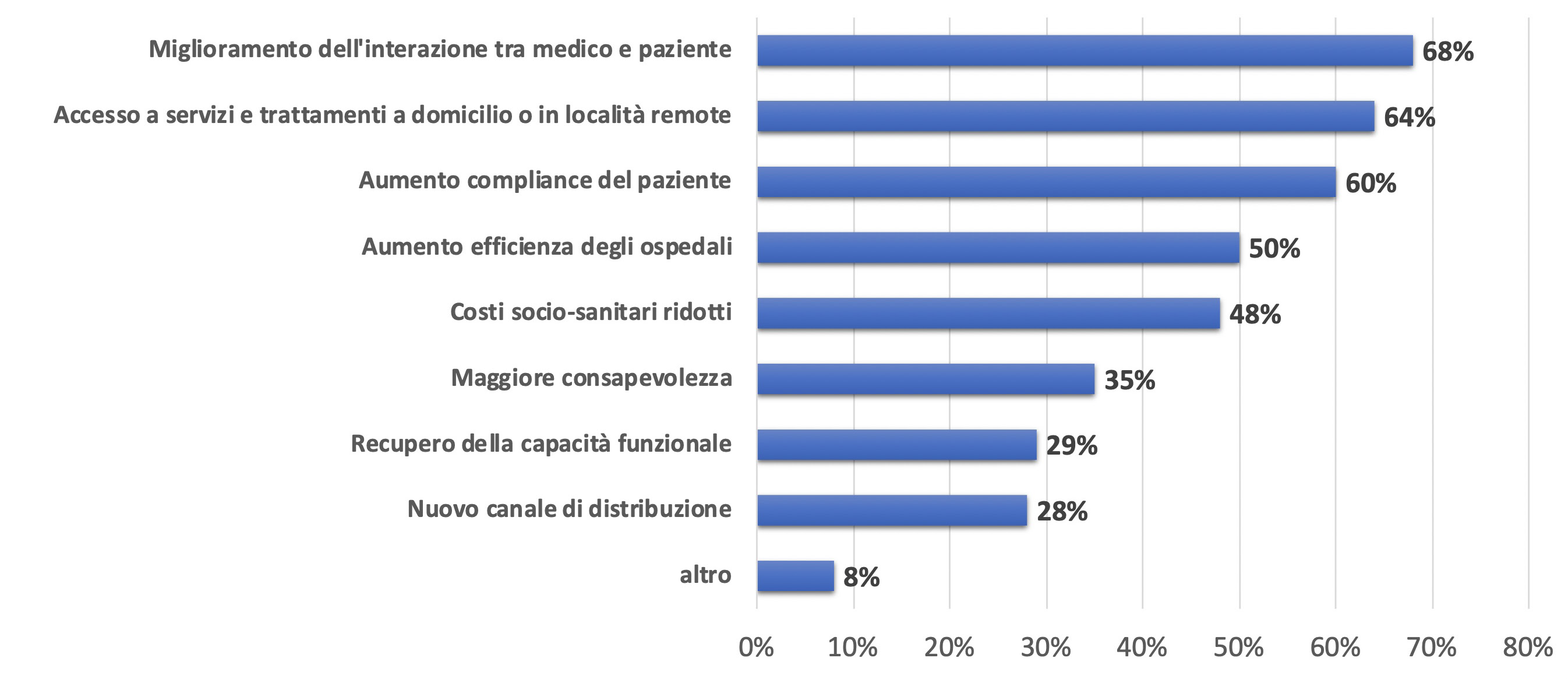
Figura 1. Vantaggi delle soluzioni mobile-Health
Gli strumenti della domotica, che non sono ricompresi nei livelli essenziali di assistenza, pertanto, possono essere a supporto delle attività di telemonitoraggio e telecontrollo della telemedicina al fine di ridurre incidenti domestici, ad esempio cadute, e promuovendo in maniera indiretta il mantenimento di un migliore stato di salute. Le soluzioni domotiche richiedono una partecipazione attiva dell’utente che dovrà essere formato all’utilizzo del sistema che a sua volta dovrà essere personalizzato per rispondere all’esigenza del singolo. Il Patto per la Salute 2019 – 2021 riporta, peraltro, tra i suoi obiettivi il potenziamento dell’assistenza domiciliare, semiresidenziale e residenziale, anche nell’ottica di dare piena attuazione al Piano Nazionale delle Cronicità. Un obiettivo, questo, che la SIR condivide a pieno e ritiene possa essere meglio raggiunto attraverso l’utilizzo di strumenti di Telemedicina per consentire il recupero della comunicazione tra paziente, medico specialista e medico di medicina generale.
Telemedicina: il quadro Nazionale Regionale
Se da un lato il mercato della telemedicina in Italia è ancora oggi limitato e stenta a decollare, dall’altro le stime che arrivano da oltreoceano sembrano molto ottimiste. Secondo il Market Research Future, si prevede che il mercato americano della telemedicina crescerà di oltre il 16% annuo dal 2017 al 2023, anche grazie al 5G che, con velocità di connessione più elevate e minore latenza, consentirà ai medici di effettuare interventi sanitari sui pazienti attraverso video in alta definizione. Certamente il 5G potrebbe abilitare nuovi servizi di telemedicina, ma ad oggi il modello di “cura a distanza” non riesce a decollare principalmente per due motivi: il primo riguarda la mancanza di tariffe, definite a livello nazionale, per prestazioni effettuate da remoto; il secondo ha a che fare, invece, con la cultura ancora “poco digitale” di medici e cittadini.
La mappatura delle esperienze di telemedicina sul territorio nazionale è prevista nella direttiva del Ministro per l’anno 2019, nell’ambito dell’obiettivo strategico di Promozione delle azioni prioritarie, previste dal Patto per la Sanità digitale e identificate dalla Cabina di Regia NSIS integrata, per il conseguimento degli obiettivi di efficienza, trasparenza e sostenibilità del Servizio Sanitario Nazionale, attraverso l’impiego sistematico dell’innovazione digitale in sanità ed è stata attuata al fine di definire la governance per la diffusione e il sistematico impiego della telemedicina nell’ambito dei processi di cura e assistenza al cittadino, tenendo conto delle iniziative di sanità digitale già in essere sul territorio nazionale. Il risultato della mappatura, presentato il 28 luglio scorso, ha rilevato 282 esperienze di telemedicina attive sul territorio nazionale nel 2018, di cui 31 che hanno riportato di aver effettuato tutte le valutazioni utili. Nel 33,3% dei casi si è trattato di prestazioni sanitarie erogate parzialmente in telemedicina e nel 28,4 % erogate totalmente in telemedicina. Le restanti esperienze sono progetti pilota o sperimentali. Il 29% delle esperienze sono di teleconsulto, il 23% di telerefertazione e il 22% di telemonitoraggio. L’ambito specialistico è nel 43% la cardiologia, seguito dal 19% in radiologia. Nel 55% la tipologia di pazienti sono cronici e nel 45% sono pazienti acuti.
Secondo il rapporto 2018-2019 dell’Osservatorio Innovazione Digitale in Sanità del Politecnico di Milano, l’email è lo strumento più utilizzato dai medici specialisti (81%) e di famiglia (85%). Il 57% e il 64% usano WhatsApp per fissare/spostare appuntamenti, ma anche per scambiare dati e informazioni di tipo clinico. La spesa per la sanità digitale nel 2019 è cresciuta del 7%, toccando 1,39 miliardi, concentrati soprattutto su cartelle cliniche elettroniche, sistemi dipartimentali e intelligenza artificiale. Ma il capitolo telemedicina non è confortante: sempre secondo questo rapporto, nel 2019 la diffusione della telemedicina è stata stabile.
Gli operatori delle strutture sanitarie hanno dichiarato di utilizzare principalmente soluzioni in fase di sperimentazione. Tra i medici di medicina generale, solo il 4% del campione del rapporto utilizza soluzioni di teleassistenza e il 3% di televisita e telesalute. Più alta, invece, la diffusione di servizi di telerefertazione, in particolare in alcune attività diagnostiche di primo livello quali ad esempio la spirometria (21%) e l’elettrocardiografia (19%).
Parlare solo di digitalizzazione, nonostante i suddetti ritardi, non è più sufficiente. Perchè rischierebbe di concentrare gli sforzi sulla dimensione tecnologica invece che su quella epistemologica e culturale. Il Piano Nazionale Scuola Digitale è un pilastro fondamentale de La Buona Scuola (legge 107/2015), una importante sfida di innovazione del sistema pubblico: al centro di questa visione, vi è l’educazione digitale. Questo Piano risponde alla chiamata per la costruzione di una visione di Educazione nell’era digitale, attraverso un processo che sia correlato alle sfide che la società tutta affronta nell’interpretare e sostenere l’apprendimento lungo tutto l’arco della vita (life-long) e in tutti contesti della vita, formali e non formali (life-wide). L’individuazione e lo sviluppo di metodologie, tecnologie e materiali utili ad aumentare e innovare la qualità, l’efficienza e l’efficacia dei processi formativi di interesse in ambito Universitario attraverso un processo educazionale al digital learning e all’innovazione didattica nelle Scuole di Specializzazione di area Sanitaria consentirebbe di acquisire una maggiore consapevolezza delle opportunità della rete.
La rilevanza della telemedicina e il suo impatto sulla società e sulla salute sono riconosciuti anche a livello internazionale. La Comunicazione della commissione Europea COM(2008) n 689 recante “Telemedicina a beneficio dei pazienti, dei sistemi sanitari e della società”, emanata dalla Commissione europea il 4 novembre 2008, è finalizzata a sostenere gli Stati membri nella realizzazione, su larga scala, di servizi di Telemedicina attraverso specifiche iniziative quali: creare fiducia nei servizi di telemedicina, favorirne l’accettazione, apportare chiarezza giuridica, risolvere i problemi tecnici ed agevolare lo sviluppo del mercato. Nell’ambito della citata comunicazione, la Commissione europea ha individuato specifiche azioni da intraprendere a livello di ciascuno Stato membro. Tali azioni prevedono, in particolare, che ciascuno Stato membro valuti le proprie esigenze e priorità in materia di Telemedicina affinché divengano parte integrante delle strategie nazionali in materia di sanità, e che ciascuno di essi valuti e adegui le rispettive normative nazionali, al fine di consentire un accesso più ampio ai servizi di Telemedicina, affrontando questioni quali l’accreditamento, la responsabilità, i rimborsi, la tutela della sfera privata e dei dati personali.
La Conferenza permanente per i rapporti tra lo Stato, le Regioni, le Province Autonome con l’Intesa sancita in data 20 febbraio 2014 (repertorio atti n. 16/ CSR) ha approvato il documento recante “Telemedicina – Linee di indirizzo nazionali”. Tale documento esamina aspetti inerenti all’inquadramento strategico degli interventi, alle opportunità offerte, alla definizione e classificazione dei servizi di telemedicina, ai possibili modelli organizzativi, alla integrazione della telemedicina nel servizio sanitario, nonché gli aspetti della remunerazione e valutazione economica di tali servizi, proponendo, tra l’altro, un setting di indicatori. L’Intesa sottolinea come: “La Telemedicina non rappresenta una specialità medica separata, ma è uno strumento che può essere utilizzato per estendere la pratica tradizionale oltre gli spazi fisici abituali. Si configura, nel quadro normativo generale, come una diversa modalità di erogazione di prestazioni sanitarie e socio-sanitarie e pertanto rientra nella cornice di riferimento che norma tali processi…”. Il succitato documento è stato recepito con Decreto del Dirigente regionale del Settore Sistema Informativo SSR n. 50 del 24 dicembre 2014.
In questo periodo così particolare, i decisori hanno compreso come il digitale possa avere un ruolo fondamentale nell’erogazione delle cure da remoto e di conseguenza il tema della Telemedicina, come abilitatore di cure a domicilio, è finalmente entrato nei decreti e nei piani del Governo (dal Decreto rilancio al Piano Colao, fino al Documento di Economia e Finanza 2020) ma anche delle Regioni, sebbene tuttora frammentato. Alcune (fra queste Veneto, Toscana, Piemonte, Abruzzo, Lombardia, Lazio, Sardegna ecc.) hanno definito regole e tariffe per l’erogazione di servizi sanitari attraverso l’utilizzo della Telemedicina, facendo riferimento alle linee di indirizzo nazionale che ormai risalgono al 2014.
Il testo della proposta di legge, depositata alla Camera lo scorso 16 novembre 2021, reca disposizioni per sostenere lo sviluppo e la diffusione della telemedicina (A.C. 3373) fra le quali quelle di permettere l’utilizzo dei dati del Fascicolo Sanitario Elettronico (FSE). Affinché ciò avvenga, il nuovo Sistema FSE nazionale dovrà essere completo nei contenuti e rappresentare il punto unico di accesso ai servizi sanitari on line. I contenuti dell’FSE (dati e documenti) saranno prodotti secondo standard internazionali, per consentire:
- la realizzazione di meccanismi uniformi di trasmissione di dati e documenti all’FSE a livello nazionale (standard sintattico)
- la possibilità di avere una comprensione univoca del significato del dato (standard semantico),
- la possibilità di un confronto quantitativo sicuro dei risultati (uso delle codifiche).
Dal punto di vista architetturale, l’obiettivo di rendere diffuso ed uniforme sul territorio nazionale l’utilizzo e l’alimentazione del FSE è raggiungibile rafforzando i meccanismi di interoperabilità della gestione documentale (Indice Nazionale), realizzando un servizio di validazione del formato del dato e del documento strettamente collegato al processo di refertazione o in generale ai processi clinici (Gateway). Questi elementi permetteranno a) la conversione di documenti in dato secondo formato standard HL7 FHIR, b) la raccolta del dato e c) l’erogazione di servizi, sia con finalità di cura che di prevenzione, basati sul dato (Ecosistema Dati Sanitari). Il monitoraggio, in termini di quantità e verifica della qualità del dato prodotto dai sistemi produttori, è parte integrante delle funzionalità della piattaforma perché strumento di misurazione dell’utilizzo e di completezza dell’FSE, e ne guida la sua evoluzione ed efficacia in modo concreto secondo indicatori prestabiliti.
Attualmente, i servizi di interoperabilità sono attivi per tutte le Regioni ma sono poco utilizzati dai FSE Regionali. I motivi possono essere ricondotti a mancato riconoscimento dell’anagrafica paziente su cui è attivo il singolo fascicolo, a mancato consenso alla consultazione ai fini di ricerca e recupero dei documenti o a errori tecnici inerenti la correttezza dei dati di richiesta della singola transazione, piuttosto che di connessione, etc.
La Telemedicina in Reumatologia
Di fronte al profondo cambiamento che il sistema sanitario si appresta a vivere nei prossimi mesi, è necessario fornire indicazioni chiare a pazienti ed operatori anche riguardo agli strumenti di medicina digitale, assicurando la piena interoperabilità dei flussi informativi, la possibilità di allargamento delle teleconsulenze e di archiviazione dei dati, in ossequio alle norme sulla riservatezza del dato e in accordo con lo sviluppo del Fascicolo Sanitario Elettronico.
E’ pertanto imperativo poter utilizzare mezzi telematici moderni che consentano la introduzione, a tutti i livelli, della Telemedicina/Medicina Digitale che va intesa non come sostitutiva delle attività e responsabilità proprie del medico specialista ma come supporto alla sua professionalità e che garantisca un percorso di cura sicuro ed efficiente, ottimizzando l’impiego delle risorse e rafforzando la collaborazione tra i diversi operatori sanitari e centri prescrittori.
Per tali motivi, primi in Italia, ci siamo dotati di una piattaforma validata secondo le linee guida della Commissione Telemedicina del Ministero della Salute, sotto il patrocinio della SIR e dell’Associazione Nazionale MAlati Reumatici (ANMAR e APMAR), strutturata allo scopo di realizzare l’Ambulatorio Virtuale Reumatologico. Tale piattaforma ci consentirà di telemonitorare un elevato numero di pazienti stabili dal punto di vista clinico liberando spazio e tempo per visitare di persona quei casi che hanno criteri di urgenza. Non si tratta della ennesima cartella clinica elettronica, ma di un sistema informatizzato, interoperabile con le App, i devices e le interfacce consumer utilizzate dalle reti sociali elettroniche di comunicazione, che consente di mettere in collegamento tra loro tutte quelle esistenti per fare in modo di rendere omogenea l’assistenza reumatologica nel nostro paese garantendo la facilità di contatti, in primis, tra malato, che è al centro del processo, medico di medicina generale e specialista. E’ di fondamentale importanza che i sistemi coinvolti all’interno dell’infrastruttura di interoperabilità devono garantire la sincronia. Il documento AGID (Agenzia per l’Italia Digitale, versione 2.2) e del Consiglio Nazionale delle Ricerche, da considerarsi parte integrante del documento “Specifiche tecniche per l’interoperabilità tra i sistemi regionali di FSE – Framework e dataset dei servizi base”, definisce l’Affinity Domain di riferimento per l’interoperabilità dei sistemi di Fascicolo Sanitario Elettronico (FSE) tra le Regioni e Province Autonome italiane attraverso l’Infrastruttura Nazionale per l’Interoperabilità (INI). Nello specifico, sono definite le modalità di valorizzazione dei metadati trasportati nelle transazioni IHE utilizzate per lo scambio dei messaggi tra i sistemi di FSE regionali e INI, che formalizzano e completano quelle indicate nel documento “Framework e dataset dei servizi base”.
Particolare rilevanza è fornita alla specifica dei metadati da utilizzare per l’operazione di indicizzazione dei documenti, in quanto i metadati contenuti nei messaggi relativi alle altre transazioni (come ad es. la query) coincidono con quelli indicati in tale operazione.
La nostra struttura “virtuale” consiste in una piattaforma Web di Telemedicina, denominata iARPlus, che abilita i pazienti alla fruizione, ed i professionisti all’erogazione, di una serie di servizi, a partire dalla televisita (Figura 2), in un ambiente di lavoro confortevole in termini di sicurezza informatica, qualità delle tecnologie e delle certificazioni adottate (firma elettronica avanzata; conformità dell’intera piattaforma alle norme sulla protezione dei dati, trasmissione e visualizzazione delle immagini in formato DICOM, un servizio di video-visita certificato).
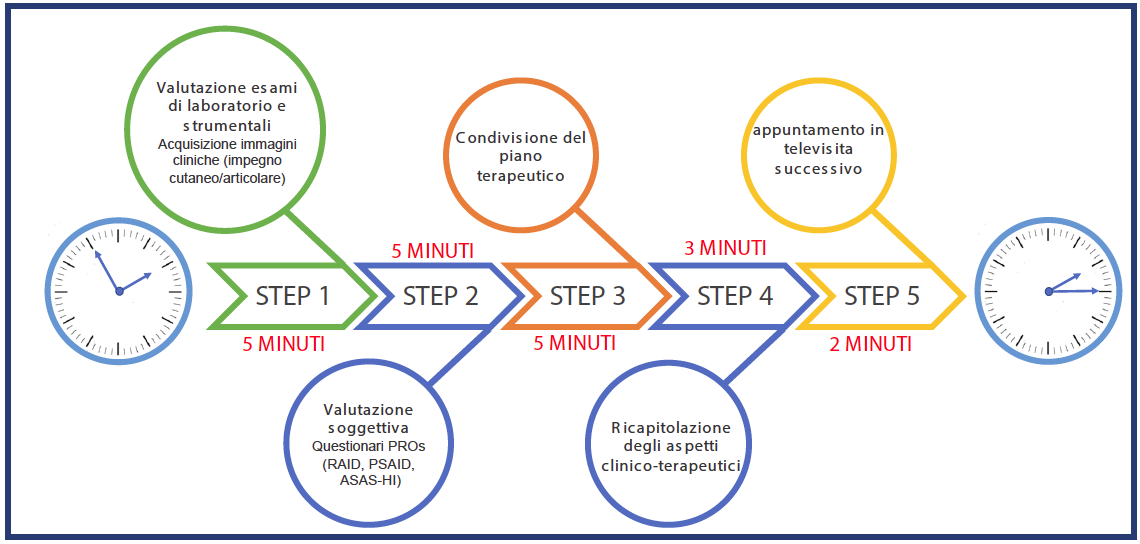
Figura 2. Televisita/telemonitoraggio reumatologico
Ai sensi delle Delibere Regionali, la televisita deve avvenire, obbligatoriamente, in collegamento video con il paziente: nello specifico, il collegamento deve avvenire in tempo reale e deve consentire di vedere il paziente e di interagire con esso, anche avvalendosi laddove necessario del supporto di un caregiver o di un operatore sanitario. Quindi, ai fini delle Delibere Regionali, non basterebbe lo strumento telefonico o un’interazione scritta (seppure online e in tempo reale) ma è necessario che medico e paziente si vedano e possano interagire direttamente. A tal fine, viene anche prevista la possibilità del supporto di un caregiver laddove il paziente avesse particolari necessità. Inoltre, le Delibere regionali prevedono che il paziente aderisca preventivamente alla televisita, dopo essere stato adeguatamente informato sugli aspetti che caratterizzano la prestazione e aver garantito la disponibilità di un contatto telematico per l’interazione documentale/informativa con lo specialista e la possibilità di accedere ad un sistema di comunicazione remota. Ciò sempre nel rispetto della normativa vigente in tema di privacy e sicurezza.
Secondo l’accordo Conferenza Stato Regioni “Indicazioni nazionali per l’erogazione di prestazioni in telemedicina” del 17/12/2020 il telemonitoraggio permette il rilevamento e la trasmissione a distanza di parametri vitali e clinici in modo continuo, per mezzo di sensori che interagiscono con il paziente (tecnologie biomediche con o senza parti applicate). Le tecnologie a domicilio, personalizzate in base alle indicazioni fornite dal medico, devono essere connesse costantemente al sistema software che raccoglie i dati dei sensori e i dati clinico anamnestici necessari al monitoraggio delle singole patologie, li integra se previsto con altri dati sanitari e li mette a disposizione degli operatori in base alle modalità organizzative stabilite. Obiettivo del telemonitoraggio é il controllo nel tempo dell’andamento dei parametri rilevati, permettendo sia il rilevamento di parametri con maggiore frequenza e uniformità che la minore necessità per il paziente di eseguire controlli ambulatoriali di persona.
L’inserimento nel sistema prevede una visita ambulatoriale basale nella quale vengono raccolti i principali dati anamnestici, clinici e terapeutici del paziente reclutato. Le schede sono così suddivise: dati anagrafici, esami di laboratorio, diagnosi e trattamento in atto, comorbidità (modified Rheumatic Diseases Comorbidity Index) ed indici clinimetrici per la valutazione dell’attività di malattia, differenziati a seconda della diagnosi (artrite reumatoide, artrite psoriasica, spondilite anchilosante). La realizzazione di un inedito “CRUSCOTTO PROs”, costituito dalle versioni proposte dagli organismi internazionali EULAR ed ASAS e validate nelle versioni Italiane del RAID (Rheumatoid Arthritis Impact of Disease), PSAID-12 (Psoriatic Arthritis Impact of Disease 12-item), e ASAS-HI (Assessment of SpondyloArthritis international Society-Health Index), con l’elenco consultabile di tutti i pazienti referenti al Centro consentirà di gestire le segnalazioni di superamento dei relativi “cut-off-point” (sistema di segnalazione e di allerta) (Figura 3).
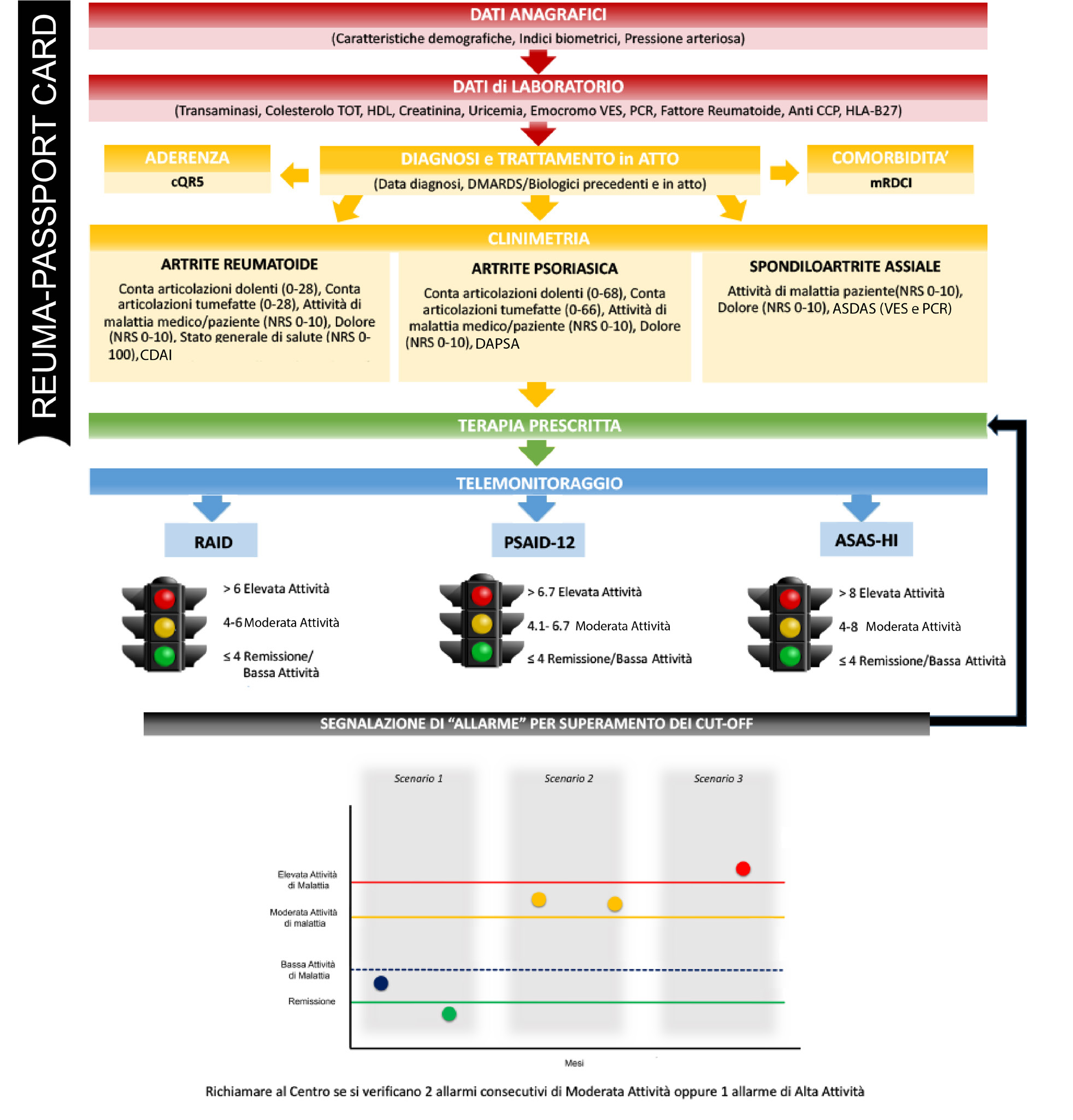
Figura 3: Flusso del sistema integrato di televisita reumatologica di iARPlus
Nel momento in cui un medico ritiene necessario prescrivere un percorso di telemonitoraggio viene prodotta la relativa ricetta tramite Sistema TS. La scelta del dispositivo medico più adeguato al paziente, in carico al medico prescrittore, che potrebbe utilizzare il Sistema di Gestione delle Risorse della propria Azienda Sanitaria/Casa di Comunità per verificare la disponibilità del dispositivo. Una volta selezionato il dispositivo, il medico configura la durata del monitoraggio e le regole sugli allarmi insieme al Centro Servizi all’interno dell’apposita sezione della Piattaforma. Le regole sugli allarmi sono fondamentali per stabilire quale attore (ad esempio, personale ADI, pool di specialisti, 116/117, COT, etc.) attivare in funzione del valore del parametro.
La soluzione è, infine, affiancata da un sistema di video-comunicazione proprietario, in grado di mettere in contatto simultaneo, senza necessità di installare software, medico e paziente. Tale soluzione tecnologica, per ora, implementata nella sola parte Web, ma successivamente disponibile anche in versione iOS per iPhone/iPad è conforme alle Delibere Regionali, per le quali le televisite devono prevedere obbligatoriamente il collegamento video con il paziente: nello specifico, il collegamento deve avvenire in tempo reale e deve consentire di vedere il paziente e di interagire con esso, anche avvalendosi, laddove necessario, del supporto di un caregiver o di un operatore sanitario.
Il sistema di comunicazione multimediale di iARPlus per le video chiamate permette di collegare da remoto il paziente con il reumatologo. La componente applicativa garantisce un livello di prestazioni adeguato rispetto alle esigenze cliniche in cui viene adottato; costituisce un microservizio essenziale a valenza trasversale che, opportunamente personalizzato in funzione dei diversi casi d’uso clinici, consente di gestire da remoto diverse visite specialistiche altrimenti svolte in presenza.
Si riportano di seguito alcuni elementi chiave garantiti dal servizio:
- Basso livello di latenza in fase di conversazione.
- Livello di definizione dell’immagine riprodotta durante la televisita al fine di permettere ai professionisti sanitari di condurre in maniera efficace l’attività clinica.
- Registrazione delle sessioni e storicizzazione delle chiamate con i relativi metadati al fine di classificarne il contenuto all’interno del percorso di cura del paziente.
- Tracciamento (log tracking) delle attività di utilizzo della componente applicativa da parte delle utenze che vi fanno acceso.
- Compliance in materia di privacy e trattamento dei dati personali per quanto
Pertanto, ai fini delle Delibere Regionali, non basterebbe lo strumento telefonico o un’interazione scritta (seppure online e in tempo reale) ma è necessario che medico e paziente si vedano e possano interagire direttamente. Inoltre, è necessario che il paziente aderisca preventivamente alla televisita, dopo essere stato adeguatamente informato sugli aspetti che caratterizzano la prestazione e aver garantito la disponibilità di un contatto telematico per l’interazione documentale/ informativa con lo specialista e la possibilità di accedere ad un sistema di comunicazione remota. Ciò sempre nel rispetto della normativa vigente, nel rispetto della normativa sulla protezione dei dati personali e sulla cybersecurity (ad esempio, è specificato che tutti i trasferimenti di voce, video, immagini, files devono essere crittografati). Questo è un aspetto particolarmente rilevante da considerare, anche alla luce della tipologia di dati, relativi alle condizioni di salute, che vengono trattati nel contesto delle televisite.
La Piattaforma iARPlus riceve i dati rilevati dal dispositivo e li rende disponibili per la visualizzazione/ analisi da parte del medico ogni qualvolta lo ritenga opportuno. Il medico effettua le valutazioni periodiche stabilite, il cui esito può comportare la pianificazione di una televista o di una visita in presenza, altrimenti, si continua regolarmente con il telemonitoraggio. Al termine del percorso di telemonitoraggio il medico redige una valutazione clinica finale, il cui esito contribuire alla definizione del percorso di cura del paziente (ad esempio, l’esito potrebbe indicare la risoluzione della situazione clinica o l’esigenza di trasferire il paziente in residenza sanitaria assistenziale – RSA). I dati rilevati dai dispositivi medici sono cifrati ed archiviati all’interno del Repository Regionale ed in seguito inviati, in forma anonimizzata, al Repository Nazionale di Telemedicina
Dal punto di vista architetturale tale obiettivo si raggiunge realizzando una piattaforma abilitante nazionale (Piattaforma Nazionale di Telemedicina – PNT) che ha la funzione di governo e validazione delle soluzioni, di verifica e applicazione e manutenzione delle regole comuni di processo (workflow clinico), delle codifiche e degli standard terminologici, di valutazione degli outcomes di utilizzo, sia per fini rendicontativi, che clinici. La piattaforma abilitante di telemedicina è connessa con i verticali di telemedicina regionali interoperabili tra loro che, integrati nei processi delle aziende sanitarie e con MMG/PLS, realizzano i servizi minimi di telemedicina (televisita, teleconsulto, telemonitoraggio, teleassistenza) e costituiscono l’infrastruttura regionale di telemedicina. L’infrastruttura regionale di telemedicina è unica a livello regionale e interoperabile con quelle delle altre regioni grazie all’integrazione con la piattaforma nazionale di telemedicina. L’infrastruttura regionale di telemedicina garantisce anche la possibilità di modellare e applicare workflow efficaci nel contesto specifico di applicazione aziendali specialistiche, previo processo di validazione e controllo degli standard e requisiti di integrazione da parte della piattaforma abilitante di telemedicina.
La riforma abilitante è costituita dalla nascente Agenzia Nazionale per la Sanità Digitale (ASD). Nella fase di attuazione del Piano nazionale di ripresa e resilienza e comunque non oltre il 31 dicembre 2026, AGENAS esercita le funzioni, tra le altre, di predisposizione e aggiornamento delle linee guida e monitoraggio della loro attuazione, promozione e realizzazione di servizi sanitari e socio sanitari basati sui dati, validazione delle soluzioni digitali, gestione della piattaforma nazionale di telemedicina avvalendosi del supporto della struttura della Presidenza del Consiglio dei ministri competente per l’innovazione tecnologica e la transizione digitale mediante la stipula di un’apposita convenzione. La Piattaforma Nazionale di Telemedicina in Cloud è composta da due componenti, integrate ma chiaramente distinte nel processo di esecuzione:
- Infrastruttura Regionale di Telemedicina che, nelle sue istanze regionali, realizza almeno i servizi minimi della Piattaforma Nazionale di Telemedicina;
- Piattaforma/Infrastruttura Nazionale di Telemedicina (PNT) che, gestita da Agenas, è costituita dai servizi abilitanti.
Le piattaforme FSE e di telemedicina sono mutuamente connesse e concorrono nel realizzare processi clinici, di governo anche tecnologico, di raccolta dati e messa a disposizione di servizi verso i cittadini e verso i professionisti, appoggiandosi su strutture cloud e logiche a microservizi. Tale impostazione tecnologica abilita il riuso di servizi e funzioni comuni alle due piattaforme e un governo più efficace o operativo del processo di riuso di nuovi servizi che potranno aggiungersi a quelli essenziali indicati ad oggi nelle linee guida di attuazione. La piattaforma FSE sarà abilitante per la raccolta dei dati e documenti e per l’erogazione di servizi “non specializzati” (cioè non incardinati in workflow di presa in carico specifici) verso cittadini e professionisti sanitari. La piattaforma di telemedicina, invece, dovrà via via realizzare tutti i servizi, identificati e futuri, di presa in carico territoriale e domiciliare.
La gestione dei dati e l’erogazione dei servizi viene invece realizzata dall’Ecosistema Dati Sanitari (EDS) che contiene “dati atomici”, anche personali, secondo standard internazionale HL7-FHIR e realizza servizi secondo processi di erogazione regolati sempre dallo standard HL7-FHIR. Il Ministero della salute è titolare del trattamento dei dati raccolti e generati dall’EDS, la cui gestione operativa è affidata all’AGENAS. Tramite l’EDS è possibile realizzare interoperabilità di processi, anche transfrontalieri, basati su standard sia a livello di dato che di processo. L’EDS realizza servizi per le finalità di cura e di prevenzione, anche personali (medicina di iniziativa e di precisione).
Principali obiettivi della Telemedicina
In accordo con questo Modello Organizzativo, è possibile individuare alcuni aspetti rilevanti ai fini di una sistematizzazione ed utilizzo diffuso della Telemedicina reumatologica in ambito Nazionale:
- Aspetti di informazione e formazione. Gli aspetti di Informazione riguardano l’utente che deve essere opportunamente informato sulle modalità di erogazione in Telemedicina della prestazione e i reumatologi o altri operatori sanitari, al fine di una maggiore accettazione delle modalità della Telemedicina. Gli aspetti di Formazione riguardano Utente, Centro Servizi e Centro Erogatore, al fine di garantire una adeguata qualità della prestazione, nonché una buona comprensione del contesto interattivo in cui vengono utilizzati.
- Modalità per la integrazione della Telemedicina nel Servizio Sanitario Nazionale. In particolare, si segnala l’importanza dei criteri per l’Autorizzazione e l’Accreditamento del Centro Erogatore, ai fini dell’erogazione di servizi di Telemedicina in regime privatistico e/o per conto del SSN e del rispetto degli accordi contrattuali con il SSR.
- Aspetti etici, di trattamenti di dati personali con strumenti elettronici e responsabilità professionale.
Nel quadro normativo attuale, per poter esercitare attività di Telemedicina in ambito reumatologico con oneri a carico del Servizio Sanitario Nazionale, le strutture interessate (Centro erogatore), compatibilmente con la programmazione regionale, dovranno:
- essere accreditate dalla regione o dalle province autonome per la disciplina per la quale si intendono attivare le singole prestazioni di Telemedicina e/o percorsi clinici assistenziali (PCA o PDTA) integrati con le attività di Telemedicina;
- attenersi al Documento per l’erogazione della singola prestazione in telemedicina e/o al Documento per l’erogazione del percorso clinico assistenziale (PCA o PDTA) integrato con le attività di Telemedicina, definiti dalla Regione;
- attenersi alla definizione degli standard di servizio propri delle prestazioni di Telemedicina erogate dalla Regione, tenuto conto anche di standard definiti a livello nazionale;
- stipulare, se necessario, specifico/i accordo/i contrattuale/i con le Regioni/ASL per i servizi di Telemedicina;
Principali risultati attesi
È auspicabile che l’implementazione su tutto il territorio italiano di esperienze simili, possa contribuire ad una riorganizzazione della assistenza sanitaria reumatologica, in particolare sostenendo lo spostamento del fulcro dell’assistenza dall’ospedale al territorio, attraverso modelli assistenziali innovativi incentrati sul cittadino e facilitando l’accesso alle prestazioni sul territorio nazionale. Inoltre, tale nuova visione di sanità digitale rende il cittadino protagonista soprattutto nell’ambito della prevenzione attraverso un approccio proattivo volto a monitorare i corretti stili di vita. Ciò è realizzabile attraverso un sistema di servizi integrati in rete che consenta, in tempo reale, il controllo, il monitoraggio e la valutazione sistematica di parametri quali:
- il rischio clinico;
- le procedure diagnostiche e terapeutiche;
- le risorse impiegate;
- le tecnologie utilizzate;
- il livello di soddisfazione percepito dal cittadino/ utente.
Tale modello di Telemedicina permetterà la gestione delle «televisite» del paziente reumatologico, e di ottenere i seguenti risultati (Figura 4):
- migliorare e semplificare l’accesso del paziente alla compilazione di un set di indici paziente-centrati (PROs) essenziali per una corretta gestione delle strategie di “tight-control “;
- consentire al reumatologo di dialogare a distanza, in video ed in voce, con il paziente, in modo immediato, semplice e sicuro (ambulatorio virtuale);
- prevedere la implementazione di parametri e nuovi indici di valutazione appositamente predisposi per la «Televisita»
- implementare funzionalità in grado di consentire al reumatologo di valutare tempestivamente situazioni meritevoli di attenzione nel contesto di strategie di tight-control (cut-off di attività e di severità di malattia)
- favorire il recupero dei ritardi sul numero di prestazioni pari ai livelli pre-COVID, potenziando i reparti di Reumatologia con risorse dedicate alla Telemedicina potrebbe consentire di effettuare ancora più prestazioni con l’obiettivo di azzerare le liste di attesa.
Conclusioni
L’emergenza coronavirus richiede un passo diverso di policy, assieme a un uso sempre più diffuso di intelligenza artificiale e di ogni forma di telemedicina e teleassistenza home care. Il monitoraggio dello stato di salute, la prevenzione di situazioni critiche e il supporto ad attività quotidiane rappresentano, quindi, un ambito applicativo emergente a livello sanitario, con particolare riferimento alle persone fragili, anziane e con patologie croniche. La conservazione in formato digitale permette infatti un’archiviazione di una sempre maggiore quantità di dati e informazioni: nei data base sanitari possono essere custoditi i parametri del nostro stato di salute (come ad esempio il grado di attività di malattia, il dolore, la fatica, ecc), così come la nostra storia clinica (referti diagnostici, analisi di laboratorio, comorbidità). L’applicazione dell’intelligenza artificiale a questa enorme mole di dati (Big Data) consente di elaborare, attraverso sofisticati algoritmi, informazioni sempre più accurate e dettagliate.
Negli ultimi anni le informazioni digitali di tutto il mondo sono più che raddoppiate e questa tendenza è destinata ad aumentare in modo esponenziale generando enormi moli di dati elettronici: i big data. L’enorme valore generato dal crescente volume di dati disponibili, oltre alla loro velocità e varietà pone all’ordine del giorno la relazione tra big data e ricerca. La medicina è uno dei principali protagonisti della crescita esponenziale dei big data, a motivo di quattro importanti fenomeni: la digitalizzazione della diagnostica per immagini, la reportistica digitale in sostituzione delle cartelle cartacee, lo sviluppo di biotecnologie impiegate nel campo delle cosiddette scienze “omiche”, l’esplosione del cosiddetto IoMT (internet of medical things). Data sanitari e le tecniche di deep learning giocano un ruolo centrale, pur nella molteplicità di approcci e applicazioni. La loro correlazione si rivela uno strumento fondamentale per la gestione economico-finanziaria dell’assistenza, e può fornire informazioni alla salute della popolazione, rappresentando un patrimonio di supporto per la ricerca. Il tema infatti è sterminato e coinvolge il settore sanitario in modo globale, incidendo su diagnosi e cura, ricerca, medici e pazienti – insomma sul sistema del welfare in generale – con una portata tale da richiedere l’allineamento della società e della politica, nonché la progettazione di un quadro normativo adeguato.
L’impiego degli investimenti necessari all’ammodernamento della rete ospedaliera e delle infrastrutture resterà, comunque, la sfida più importante da porre in campo: il ritardo nell’attivazioni delle reti, non ultima quella reumatologica nazionale, ad esempio, potrebbe rappresentare un vulnus alla riuscita di molte delle progettualità legate allo sviluppo ed all’applicazione di modelli basati sulla intelligenza artificiale. Questa rivoluzione potrà portare ad una notevole riduzione dei costi della sanità in quanto si ridurranno notevolmente gli acuti, si eviterà lo sviluppo di molte patologie croniche, sarà possibile la teleassistenza e la telemedicina.
Punti chiave
- La rilevanza della Telemedicina ed il suo impatto sulla società e sulla salute sono riconosciuti anche a livello internazionale. Le piattaforme web-based, le app e le soluzioni di telemedicina consentono soluzioni di Disease Management in grado di migliorare l’interazione medico-paziente, di assistere il paziente reumatico cronico e supportare il reumatologo nel monitoraggio costante dello stato di salute e nella gestione ottimale delle condizioni cliniche
- Le modalità di applicazione del modello digitale sono cosi’ definite: Televisita: E’ intesa come atto sanitario nel quale il medico interagisce a distanza con il paziente e può dar luogo alla prescrizione di farmaci, o di ulteriori approfondimenti clinici. Tale atto permette pertanto di trasferire informazioni sanitarie senza far muovere il paziente garantendo così la continuità delle cure e consentendo di valutare di volta in volta le scelte terapeutiche e l’andamento del quadro clinico. Teleconsulto medico: Il professionista interagisce a distanza con uno o più medici per dialogare, anche tramite videochiamata, riguardo la situazione clinica di un paziente, basandosi primariamente sulla condivisione di tutti i dati clinici, i referti, le immagini, gli audio-video riguardanti il caso specifico. Tutti gli elementi sono condivisi per via telematica sottoforma di file digitali idonei per il lavoro che i medici in teleconsulto ritengono necessari per l’adeguato svolgimento del loro lavoro. Teleconsulenza medico-sanitaria: E’ definita come attività sanitaria che si svolge a distanza ed è eseguita da due o più persone che hanno differenti responsabilità rispetto al caso specifico. Consiste nella richiesta di supporto durante lo svolgimento di attività sanitarie, a cui segue una videochiamata in cui il professionista sanitario interpellato fornisce all’altro, o agli altri, indicazioni per la presa di decisione e/o per la corretta esecuzione di azioni assistenziali rivolte al paziente. La teleconsulenza può essere svolta in presenza del paziente, oppure in maniera differita. Teleassistenza: E’ intesa come atto professionale di pertinenza della relativa professione sanitaria (infermiere,/fisioterapista/logopedista, ecc.) e si basa sull’interazione a distanza tra il professionista e paziente/caregiver per mezzo di una videochiamata, alla quale si può all’occorrenza aggiungere la condivisione di dati referti o immagini. Telemonitoraggio: E’ inteso come attività sanitaria, a carattere multidisciplinare, volta all’erogazione a distanza di prestazioni e servizi intesi ad abilitare, ripristinare, migliorare, o comunque mantenere il funzionamento psicofisico di persone di tutte le fasce d’età, con disabilità o disturbi, congeniti o acquisiti, transitori o permanenti, oppure a rischio di svilupparli. Telecontrollo: Si tratta di attività che consente il controllo a distanza del paziente, ed è caratterizzata da una serie cadenzata di contatti con il medico che pone sotto controllo l’andamento del quadro clinico, per mezzo della videochiamata in associazione con la condivisione di dati clinici raccolti presso il paziente, sia prima che durante la stessa videochiamata. Teleriabilitazione: Prevede l’erogazione a distanza di prestazioni e servizi intesi ad abilitare, ripristinare, migliorare, o comunque mantenere il funzionamento psicofisico di persone di tutte le fasce d’età con disabilità o disturbi, congeniti o acquisiti, transitori o permanenti, oppure a rischio di svilupparli. E’ un’attività sanitaria di pertinenza dei professionisti sanitari che può avere carattere multidisciplinare e, quando ciò costituisca un vantaggio per il paziente, può richiedere la collaborazione dei caregiver, familiari e non, e/o di insegnanti.
- Primi in Italia, la Società Italiana di Reumatologia (SIR) si è dotata di una piattaforma validata secondo le linee guida della Commissione Telemedicina del Ministero della Salute, sotto il patrocinio dell’Associazione Nazionale MAlati Reumatici (ANMAR e APMAR), strutturata allo scopo di realizzare l’Ambulatorio Virtuale Reumatologico. Tale piattaforma, denominata iARPlus consentirà di telemonitorare un elevato numero di pazienti affetti da artrite reumatoide, artrite psoriasica e da spondilite anchilosante.
- L’impiego degli investimenti necessari all’ammodernamento della rete ospedaliera e delle infrastrutture resterà la sfida più importante da porre in campo: il ritardo nell’attivazioni delle reti, non ultima quella reumatologica nazionale potrebbe rappresentare un vulnus alla riuscita di molte delle progettualità legate allo sviluppo ed all’applicazione di modelli basati sulla intelligenza artificiale. Questa rivoluzione potrà portare ad una riduzione dei costi della sanità in quanto si ridurranno notevolmente gli acuti, si eviterà lo sviluppo di disabilità irreversibili, sarà possibile la teleassistenza e la telemedicina
Bibliografia
- Comunicazione della Commissione al parlamento Europeo, al Consiglio, al Comitato economico e sociale Europeo e al Comitato delle Regioni sulla Telemedicina a beneficio dei pazienti, dei sistemi sanitari e della società, Bruxelles, 4 novembre2008 COM(2008)689
- Parere del Comitato Economico e Sociale Europeo in merito alla Comunicazione della Commissione al parlamento Europeo, al Consiglio, al Comitato economico e sociale Europeo e al Comitato delle Regioni sulla Telemedicina a beneficio dei pazienti, dei sistemi sanitari e della società, 23 dicembre 2009
- Comunicazione della Commissione al Parlamento Europeo, al Consiglio, al Comitato economico e sociale europeo e al Comitato delle regioni, concernente l’Agenda digitale europea /*COM/2010/0245 def.*/ del 26 agosto 2010
- COCIR Telemedicine toolkit march 2010 (European Coordination Committee of the Radiological, Electromedical and Health Care IT Industry) a. Ministère de la Santé et de Sports – Journal Officiel de la Republique Francaise, Décret n°2010-1229 du 19 octobre 2010 relatif à la Télémedicin
- Commissione Permanente sull’Innovazione Tecnologica nelle Regioni e negli enti Locali, Presidenza del Consiglio dei Ministri, Dipartimento per gli Affari Generali, Telemedicina: Reference Book sulla Telemedicina e Teleassistenza con particolare riferimento ai territori isolati, 2007 (bozza)
- Linee guida tecniche per lo sviluppo della Telemedicina orientata alle buone pratiche proposte dall’Osservatorio Nazionale e-care
- Piano Nazionale di Governo delle Liste di Attesa per il triennio 2010-2012, approvato dalla Conferenza Stato-Regioni il 28 ottobre 2010
- Global Markets for Telemedicine Technologies” A BCC Research Healthcare Report, Mar 2012 • Report ID: HLC014E
- Decreto Legge n. 69 del 21 giugno 2013 “Disposizioni urgenti per il rilancio
- Linee guida per la presentazione dei piani di progetto regionali per il FSE del 31 marzo 2014, pubblicate dal Tavolo tecnico coordinato dall’Agenzia per l’Italia Digitale e dal Ministero della salute, con rappresentanti del Ministero dell’economia e delle finanze, delle Regioni e Province Autonome, nonché del Consiglio Nazionale delle Ricerche e del Centro Interregionale per i Sistemi Informatici, Geografici e Statistici
- DPCM n. 178 del 29 settembre 2015 “Regolamento in materia di fascicolo sanitario elettronico”
- Regolamento (UE) 2016/679 del Parlamento Europeo e del Consiglio del 27 aprile 2016 relativo alla protezione delle persone fisiche con riguardo al trattamento dei dati personali, nonché alla libera circolazione di tali dati e che abroga la direttiva 95/46/CE (regolamento generale sulla protezione dei dati)
- Circolare AgID n. 4/2017 del 1 agosto 2017, “Documento di progetto dell’Infrastruttura Nazionale per l’Interoperabilità dei Fascicoli Sanitari Elettronici (art. 12 – comma 15-ter – D.L. 179/2012)”
- Decreto del Ministero dell’economia e delle finanze del 4 agosto 2017 “Modalità tecniche e servizi telematici resi disponibili dall’infrastruttura nazionale per l’interoperabilità del Fascicolo sanitario elettronico (FSE) di cui all’art. 12, comma 15-ter del decreto-legge 18 ottobre 2012, n. 179, convertito, con modificazioni, dalla legge 17 dicembre 2012, n. 221”
- Informativa semplificata per gli assistiti, art. 1, comma 382 della Legge di Bilancio 2017 e artt. 14-17 del Decreto del Ministero dell’economia e delle finanze del 4 agosto 2017 “Disponibilità dei dati del Sistema Tessera Sanitaria nel FSE”
- Codice dell’Amministrazione Digitale (CAD), Decreto legislativo 7 marzo 2005, n. 82, successivamente modificato e integrato prima con il decreto legislativo 22 agosto 2016 n. 179 e poi con il decreto legislativo 13 dicembre 2017 n. 217.
- Decreto del Ministero dell’economia e delle finanze del 25 ottobre 2018 “Modifica del decreto ministeriale 4 agost 2017, concernente le modalità tecniche e i servizi telematici resi disponibili dall’infrastruttura nazionale per l’interoperabilità del Fascicolo sanitario elettronico (FSE)”
- Chiarimenti sull’applicazione della disciplina per il trattamento dei dati relativi alla salute in ambito sanitario del Garante per la protezione dei dati personali del 7 marzo 2019
- Decreto-Legge n. 34/2020 “Misure urgenti in materia di salute, sostegno al lavoro e all’economia, nonché di politiche sociali connesse all’emergenza epidemiologica da COVID-19” convertito con modificazioni dalla L. 17 luglio 2020, n. 77
- Decreto-Legge n. 137 del 28 ottobre 2020 “Ulteriori misure urgenti in materia di tutela della salute, sostegno ai lavoratori e alle imprese, giustizia e sicurezza, connesse all’emergenza epidemiologica da Covid-19”
- Decreto del Ministero delle finanze attuativo del 3 novembre 2020, “Modalità attuative delle disposizioni di cui all’articolo 19, comma 1, del decreto-legge n. 137 del 28 ottobre 2020 (c.d. “Decreto Ristori”)”
- IHE IT Infrastructure Technical Framework, https://profiles.ihe.net/ITI/TF/index.html
- Salaffi F, Carotti M, Ciapetti A, et al. Effectiveness of a telemonitoring intensive strategy in early rheumatoid arthritis: comparison with the conventional management approach. BMC Musculoskelet Disord. 2016;17:146. Published 2016 Apr 2. doi:10.1186/s12891-016-1002-2.
- Salaffi F, Ciapetti A, Gasparini S, Atzeni F, Sarzi-Puttini P, Baroni M. Web/Internet-based telemonitoring of a randomized controlled trial evaluating the time-integrated effects of a 24-week multicomponent intervention on key health outcomes in patients with fibromyalgia. Clin Exp Rheumatol. 2015;33(1 Suppl 88):S93-S101.
- Kavadichanda C, Shah S, Daber A, Bairwa D, Mathew A, Dunga S, Das AC, Gopal A, Ravi K, Kar SS, Negi VS. Tele-rheumatology for overcoming socioeconomic barriers to healthcare in resource constrained settings: lessons from COVID-19 pandemic. Rheumatology (Oxford). 2020 Dec 7:keaa791. doi: 10.1093/rheumatology/keaa791. Epub ahead of print. PMID: 33284974.
- 26. Patel V, Stewart D, Horstman MJ. E-consults: an effective way to decrease clinic wait times in rheumatology. BMC Rheumatol. 2020 Oct 15;4:54. doi: 10.1186/s41927-020- 00152-5. PMID: 33073171; PMCID: PMC7556892.
- Krusche M, Mühlensiepen F, Aries P, Welcker M, Knitza J. Telemedizin in der Rheumatologie [Telemedicine in rheumatology]. Z Rheumatol. 2020 Nov;79(9):883-892. German. doi: 10.1007/s00393-020-00912-1. Epub 2020 Oct 15. PMID: 33057786; PMCID: PMC7557255.
- Ferucci ED, Day GM, Choromanski TL, Freeman SL. Outcomes and quality of care in rheumatoid arthritis with or without video telemedicine follow-up visits. Arthritis Care Res (Hoboken). 2020 Oct 14. doi: 10.1002/acr.24485. Epub ahead of print. PMID: 33053261.
- 29. Knitza J, Simon D, Lambrecht A, Raab C, Tascilar K, Hagen M, Kleyer A, Bayat S, Derungs A, Amft O, Schett G, Hueber AJ. Mobile Health Usage, Preferences, Barriers, and eHealth Literacy in Rheumatology: Patient Survey Study. JMIR Mhealth Uhealth. 2020 Aug 12;8(8):e19661. doi: 10.2196/19661. PMID: 32678796; PMCID: PMC7450373.
- Salaffi F, Farah S, Di Carlo M, Sinigaglia L, Galeazzi M, Gerli R, Sonnati M, Giorgi V, Sarzi-Puttini P, Masullo M; Italian Society of Rheumatology (SIR) and Ministero della Salute – Direzione Generale della Programmazione Sanitaria, Roma, Italy.. The Italian Fibromyalgia Registry: a new way of using routine real-world data concerning patient-reported disease status in healthcare research and clinical practice. Clin Exp Rheumatol. 2020 Jan-Feb;38 Suppl 123(1):65-71. Epub 2020 Feb 12. PMID: 32116213.
- Salaffi F, Farah S, Di Carlo M. Smartphone APPlications in the clinical care and management of Rheumatic Diseases. Acta Biomed. 2018 Mar 27;89(1):7-26. doi: 10.23750/abm. v89i1.6545. PMID: 29633737; PMCID: PMC6357608.
- Watson HA, Tribe RM, Shennan AH. The role of medical smartphone apps in clinical decision-support: A literature review. Artif Intell Med. 2019 Sep;100:101707. doi: 10.1016/j.artmed.
